Какими диагностическими методами определить остеохондроз
Диагностика остеохондроза
При подозрительных сигналах со стороны позвоночника, свидетельствующих о наличии остеохондроза, проводится обследование, устанавливающее причину появления болей. Диагностика остеохондроза – непростой процесс. Боли в шее, спине провоцируются различными заболеваниями, не связанными с состоянием позвоночника.
Помимо общей симптоматики рассматриваются другие показатели, помогающие установить точный диагноз. Чтобы понять принцип диагностики шейного остеохондроза стоит понимать, что симптомы, которые отличают заболевание от других, могут ввести в заблуждение врача. Поэтому постановка диагноза проходит позже дня обращения пациента в клинику.
Диагностирует остеохондроз, выберет методы обследования организма врач, который рассмотрит подходящие способы исследования, примет решение об адекватном лечении.
Случаи, когда стоит заподозрить остеохондроз, обратиться к врачу для проведения обследования:

- Боли в шее, спине становятся интенсивными при увеличении нагрузки, проходят после кратковременного отдыха;
- Беспричинные головокружения;
- Ощущение мурашек в руках, ногах;
- Чувство сдавливания в области грудной клетки, становится трудно, больно дышать;
- Боль в нижней части спины с переходом на нижние конечности;
- Боль под лопаткой, под мышкой, иногда с переходом на руку;
- Гастрит, не проходящий после длительного лечения;
- Боли в ухе, челюсти при отсутствии воспалительных процессов в соответствующих органах.
Это не полный список. При остеохондрозе симптомы бывают разными. При обращении в поликлинику, медицинское учреждение, врач не торопится ставить диагноз остеохондроз, пока не проведет комплексное обследование организма, состоящее из полного неврологического, инструментального, лабораторного исследований.
Методы исследования позвоночника на наличие остеохондроза
Диагностика шейного остеохондроза проводится с применением нескольких исследований. Поэтому, при первом осмотре врач поставит предварительный диагноз остеохондроз шейного отдела, назначит лабораторные анализы, рентгенографическое исследование позвоночника. Иногда назначается исследование с помощью магнитно-резонансного томографа. Врачу стоит исключить заболевания нервной системы, системы кровообращения, нарушения в функционировании органов зрения, слуха.
Методы исследований для подтверждения или исключения остеохондроза:
- Рентгенография. Исследование позвоночника с помощью рентгена позволяет определить высоту межпозвоночных дисков, изменения в строении позвонков, наличие или отсутствие костных наростов на теле сегментов шейного отдела позвоночника, изменение размеров отверстий между основаниями позвонков. Снимки делаются в двух позициях: прямая проекция (пациент лежит на спине), боковая позиция (пациент лежит на боку). Два вида снимков позволяют с высокой степенью достоверности определить наличие изменений в строении, функционировании позвоночника. Иногда делаются рентгеновские снимки в функциональных позициях – с опущенной нижней челюстью.
- Томография. Существует два вида томографии, применяющиеся в диагностике остеохондроза шейного отдела – магнитно-резонансная, компьютерная. Первая – более точная, достоверная, потому что полученные снимки позвоночника, прилегающих к нему кровеносных сосудов и нервных волокон не заслонены другими органами. Магнитно-резонансная томография позволяет с высокой точностью определить местонахождение затронутых патологическими изменениями сегментов, наличие или отсутствие грыж, сдавливание нервных корешков, другое. Второй способ помогает определить наличие протрузий, грыж. Способ используется после проведения исследований с помощью рентгена для установления точных данных о наличии изменений.

- Лабораторные исследования. Для составления полной картины заболевания назначается проведение анализов крови, других биологических материалов. Остеохондроз изменяет состав крови. Врачам на основе данных, полученных при проведении биохимического, общего анализа не трудно определить, есть у пациента проблема с позвоночником, или она вызвана другим заболеванием. Внимание уделяется уровню кальция в крови, скорости оседания эритроцитов. Направление в лабораторию для проведения исследований крови выдаётся врачом в день обращения, на основе анализов принимается решение о дальнейшем обследовании с помощью специальной аппаратуры.
- Дифференциальная диагностика остеохондроза включает спектр исследований организма с целью исключить патологию со стороны систем органов – пищеварение, нервная система, кровообращение. Суть метода – исключение наличия сопутствующих заболеваний, симптомы которых напоминают остеохондроз. Поэтапное применение видов исследования (кардиограмма, ультразвуковое обследование внутренних органов, электроэнцефалография, эндоскопическое обследование органов пищеварения) позволят исключить или подтвердить наличие заболеваний внутренних органов, систем.
Заболевания, с которыми чаще дифференцируют остеохондроз позвоночника:
- Неправильное развитие позвоночника при отсутствии изменений межпозвоночных хрящевых дисков – онкологические образования на позвоночнике, последствия травм, не вызвавших нарушения целостности хрящевых тканей, дистрофические заболевания, воспалительные процессы;
- Патология бедренного сустава, перемежающая хромота;
- Заболевания внутренних органов – пиелонефрит, мочекаменная болезнь, кисты на внутренних органах, гастрит, язвенная болезнь желудка, стенокардия, другие заболевания сердца;
- Патологические нарушения нервной системы;
Дифференциальный диагноз остеохондроза – точный, достоверный. Исследование выявляет наличие или отсутствие сопутствующих заболеваний.
Иногда для постановки точного диагноза с помощью дифференциальной диагностики уходит много времени. Это определяется профессионализмом врача, присутствием в клинике базы для проведения полноценных исследований.
Лечение остеохондроза шейного отдела
Диагностика, лечение остеохондроза связаны. От поставленного диагноза по результатам исследований зависит выбор продолжительности, способа лечения. Выявление сопутствующих заболеваний поможет выявить противопоказания на лекарственные средства. В этом заключается важность постановки правильного диагноза.
Полного избавления от заболевания достигнуть не удаётся. Даже после оперативного вмешательства больному стоит соблюдать правила, которые качественно изменят состояние позвоночника, но не приведут к полному исцелению. Правильное питание, режим дня способствует усвоению веществ, необходимых для поддержания хрящевых тканей в позвоночнике, что предотвращает дальнейшее изменение в строении костей позвоночника. Физическая активность, массажи, физиопроцедуры способствуют лучшему кровообращению в организме. В результате улучшается состояние мышц, выполняющих роль корсета, поддерживающего спину в правильном положен ии. Регулярный приём лекарственных препаратов снимает боль, напряжение в мышцах, уменьшает воспалительные процессы. Комплексный подход облегчит страдания пациента при остеохондрозе шейного отдела.
Диагностика остеохондроза

Основные методы диагностики остеохондроза
Остеохондроз – это заболевание позвоночника, возникающее из-за дегенеративно-дистрофических изменений, происходящих в межпозвоночном диске.
Диагностика остеохондроза – медицинское обследование, основанное на применении различных методов и принципов для распознавания болезни и постановки клинического диагноза.
Этапы диагностики остеохондроза:
1. Сбор анамнеза
 Это изучение жалоб пациента и выяснение истории заболевания.
Это изучение жалоб пациента и выяснение истории заболевания.
Врач, проводя беседу с пациентом, задает вопросы о его состоянии:
- что беспокоит;
- где основное место локализации неприятных ощущений;
- какая продолжительность и интенсивность этих ощущений;
- что провоцирует появление или усиление болей;
- что вызывает улучшение состояния.
Так же для постановки диагноза «остеохондроз» важно выяснить историю заболевания:
- когда появились неприятные ощущения, скованность;
- что могло стать причиной их возникновения;
- длительность заболевания;
- проводилось ли лечение ранее и его эффективность;
- когда было последнее обострение заболевания, и как оно протекало.
Важным фактор является выяснение истории жизни пациента:
- в каких условиях проживает;
- в каких условиях работает (не связана ли работа с тяжелыми физическими нагрузками, сидячая работа за компьютером и др.);
- какой образ жизни ведет;
- наличие вредных привычек;
- какие заболевания перенес в течение жизни;
- были ли травмы, ушибы позвоночника или головы;
- наследственный фактор (наличие у родственников заболеваний позвоночника).
2. Физиологический осмотр
- оценивается положение тела пациента, его походка и движения;
- осматриваются кожные покровы на наличие покраснений, сыпи, шелушения;
- сравниваются симметричные участки тела здоровой стороны и болезненной;
- определяется объем движений (наклоны, круговые движения туловища, объем вращательных движений в разных отделах позвоночника);
- производится пальпация (прощупывние) болезненного участка, чтобы определить температуру кожи, наличие спазмов в мышцах, отеков, болезненных уплотнений;
- при помощи пальпации глубоких и поверхностных слоев мышц проводится оценка состояния мышечной системы (тонус мышц, увеличение или уменьшение их объема);
- проводится перкуссия (постукивание) специальным молоточком или пальцем для определения зоны иррадиации (распространения) боли;
- при помощи покалывания иголочкой – определяют наличие болевой чувствительности;
- в заключительной стадии осмотра врач проводит ряд специальных приемов для выяснения симптомов корешкового натяжения.
3. Рентгенологическое исследование
 При рентгенографии каждый отдел позвоночника исследуется отдельно для лучшей информативности. Снимки выполняются в двух косых проекциях и в двух взаимно перпендикулярных плоскостях (прямой и боковой).
При рентгенографии каждый отдел позвоночника исследуется отдельно для лучшей информативности. Снимки выполняются в двух косых проекциях и в двух взаимно перпендикулярных плоскостях (прямой и боковой).
При необходимости может назначаться функциональная рентгенограмма, когда пациент находится в положении сгибания, разгибания или боковых наклонов.
По особым показаниям для лучшего исследования, рентгенография проводится с введением контрастного вещества в позвоночный канал, в сонную или позвоночную артерию, в поврежденный межпозвоночный диск или в позвоночник: ангиография, дискография, миелография, пневмомиелография.
Основные рентгенологические признаки остеохондроза:
- патологическая подвижность позвонков;
- смещение тел позвонков;
- обызвествление диска (отложение солей);
- равномерное сужение межпозвонковой щели в поясничном и шейном отделах, а в грудном отделе сужение клиновидное;
- образование остеофитов (краевых разрастаний);
- образование на границе с пораженным диском уплотнения (краевого склероза).
4. Компьютерная томография (КТ) в диагностике остеохондроза
КТ – это целенаправленные снимки одного или двух сегментов позвоночника. Диагностика позволяет рассмотреть тела позвонков, сосуды, связки и мягкие ткани.
При помощи КТ определяют: сдавление нервных окончаний, разрывы контуров межпозвоночного диска, высоту диска, изменения в твердой мозговой оболочке, краевые разрастания, нестабильность позвонков. Компьютерная томография проводится после рентгенографии для уточнения состояния определенного межпозвоночного диска.
5. Магнитно-резонансная томография (МРТ) в диагностике остеохондроза
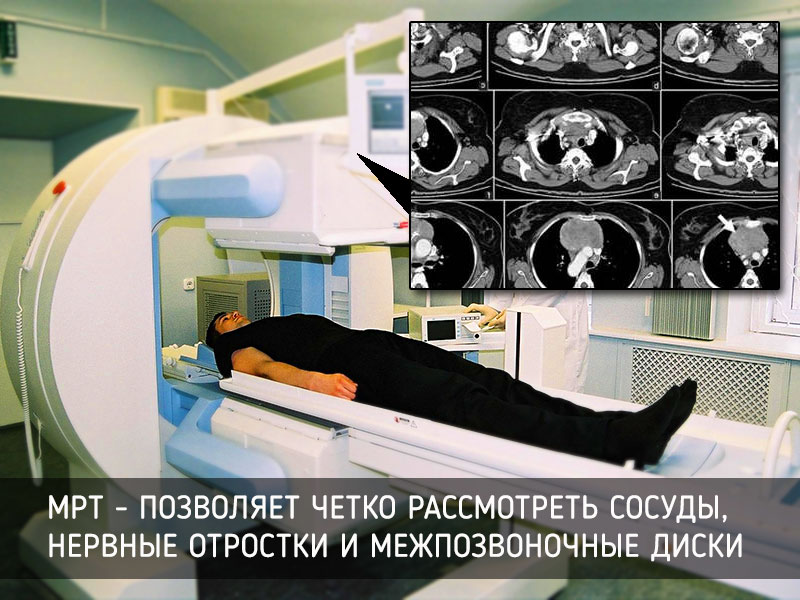 МРТ – это метод обследования, основанный на применении электромагнитных волн для создания сигнала, характерного для каждой ткани, который обрабатывается компьютером и переводится в изображение на экран. Метод позволяет четко рассмотреть сосуды, нервные отростки и межпозвоночные диски без вредного воздействия ионизирующего излучения на организм пациента.
МРТ – это метод обследования, основанный на применении электромагнитных волн для создания сигнала, характерного для каждой ткани, который обрабатывается компьютером и переводится в изображение на экран. Метод позволяет четко рассмотреть сосуды, нервные отростки и межпозвоночные диски без вредного воздействия ионизирующего излучения на организм пациента.
Статьи о диагностике остеохондроза
Сложности дифференциальной диагностики остеохондроза:
Информация о диагностике остеохондроза из новостной ленты сайта
Обсуждение вопросов диагностики остеохондроза в форуме сайта
Какие есть методы диагностики остеохондроза?

Рад снова приветствовать вас, дорогие подписчики!
В этот раз расскажу, как проводится диагностика остеохондроза и для чего она нужна. Дело в том, что остеохондроз может маскироваться под другие заболевания и наоборот, симптомы многих патологий похожи на проявления остеохондроза. В обоих случаях неправильно поставленный диагноз и неверное лечение приводят к усугублению состояния больного и серьезным осложнениям.
С чем путают
Дифференциальная диагностика проводится, чтобы отличить остеохондроз от других патологий позвоночника:
Аномалии развития
Сюда относятся задержка развития переднего или заднего отделов позвоночника, сращение нескольких позвонков или шейной кости с позвонком, отделение крестцового позвонка от крестца и другие нарушения. При этом в патологической области может отсутствовать болезненность при пальпации.
Дистрофические заболевания

- Гормональная спондилодистрофия или постклимактерический остеопороз. Представляет собой разрежение, снижение плотности костного вещества из-за гормональных перестроек, голодания, некоторых болезней. На рентгене позвонки выглядят прозрачнее, чем в норме.
- Охроноз – нарушение белкового обмена хрящей, связок и сухожилий и накопление в них охронотического, придающего темно-серый или черный цвет, пигмента. Вызывает чувство окоченения в крестцово-поясничном отделе, болезненность позвоночника, невозможность согнуться.
Опухоли
Излюбленное место локализации новообразований – поясничный отдел, область крестца. Болезнь может протекать бессимптомно или стать причиной боли в спине, отдающей в ноги. При этом злокачественные опухоли вызывают более сильный дискомфорт, часто беспокоят ночью и при движении.
Воспалительные заболевания
- Болезнь Бехтерева или анкилозирующий спондилоартрит. Воспаление межпозвонковых суставов при этой патологии приводит к их сращению (анкилозу), и позвоночник оказывается как бы в жестком футляре, ограничивающем движения. В 90% случаев заболевание поражает мужчин, в основном юношеского и молодого возраста – от 15 до 30 лет.
- Остеомиелит позвоночника. Характеризуется гнойно-некротическими процессами в костях, костном мозге и окружающих тканях. Причина болезни – микроорганизмы, попавшие в область позвоночника из очага инфекции: открытых ран, фурункулов, инфицированных переломов, огнестрельных ранений.
- Туберкулез позвоночника. Туберкулезные палочки, попадающие с кровью в тело позвонка, в 60% случаев поражают грудной отдел, в 30% – поясничный, по 5% приходится на шейный и крестцовый. Вызывают в боль в позвоночнике, при сдавливании нервных корешков она отдает в конечности, грудь и другие части тела.
- Бруцеллез. Заболевание, которое передается человеку от животных, через сырое мясо и молоко. Микроорганизмы атакуют многие органы и системы, в числе которых и позвоночник. Вызывают боль в спине и связках, температуру, потерю аппетита.
Травмы

При ударах, падениях, сильных сдавлениях или резких движениях возможно травмирование позвоночного столба или прилегающих к нему структур. Болезненность при этом возникает только в месте поражения.
Коксартроз
Другие названия – остеоартроз тазобедренного сустава, деформирующий артроз. Заболевание, вызывающее деформацию тазобедренного сустава, может возникнуть без видимых причин или быть следствием травм и перенапряжений. Чаще диагностируется у женщин старше 40 лет.
Патологии нервной системы
Клиническая картина, похожая на остеохондроз, бывает при неврологических нарушениях:
- воспалительные – менингит, миелит, радикулит и полирадикулоневрит;
- опухоли спинного мозга, например, невриномы;
- неврозы – психогенные расстройства на фоне конфликтов, стрессов, эмоционального напряжения.
Болезни внутренних органов
Болевые ощущения в спине и шее могут быть частью клиники, возникающей при патологиях таких органов:
- Желудок, поджелудочная железа, кишечник, желчный пузырь. При язве желудка или двенадцатиперстной кишки, колитах, гастритах, панкреатите или холецистите дискомфорт может ощущаться в верхних или средних отделах поясницы.
- Почки и органы малого таза. Мочекаменная болезнь, нефрит, поражение матки и придатков у женщин и предстательной железы у мужчин могут стать причиной боли, отдающей в нижнюю область поясницы или внутреннюю сторону бедра.
- Сердце. Основным симптомом ишемической болезни сердца является стенокардия – сильная боль за грудиной, которая может распространяться под лопатку, отдавать в плечо и руку, шею и затылок. Такие же признаки наблюдаются и при инфаркте миокарда.

Важно, что из-за тесной взаимосвязи спинного мозга, спинальных ганглиев (нервных узлов) и сердечных нервов остеохондроз может вызывать сердечные заболевания. И если у вас больной желудок или почки, проблемы с дыханием или частые мигрени – возможно, что причиной этих состояний тоже является остеохондроз.
Постановка диагноза
К какому же врачу пойти при неприятных симптомах? Прежде всего, запишитесь к терапевту – участковому или семейному доктору. Он посоветует вам обратиться к неврологу или вертебрологу, а тот, проведя опрос и осуществив пальпацию (прощупав проблемные участки спины) даст направление на такие процедуры:
Рентген
Основной, доступный и простой метод для выявления остеохондроза с уменьшением высоты дисков. Также позволяет отличить изменения в позвонках от некоторых других заболеваний спины и внутренних органов.
Рентгенодиагностика, то есть просвечивание рентгеновскими лучами, проводится в двух перпендикулярных плоскостях (прямой и боковой) и двух косых проекциях. Иногда прибегают к функциональным нагрузкам – исследованию позвоночника в согнутом положении. Во время процедуры пациент может стоять или лежать.
Компьютерная томография (КТ)
Здесь также используются рентгеновские лучи, но лучевая нагрузка очень низкая, зато изображение получается более четким, позволяя детально оценить состояние костных структур, мягких тканей и кровеносных сосудов. Такая диагностика эффективна при синдроме позвоночной артерии и других патологиях, вызванных поражением шейного отдела.
При исследовании пациент должен несколько минут спокойно лежать на подвижном столе, вокруг которого вращается датчик. Изображение, получаемое при КТ, может быть в разных плоскостях и даже трехмерным, позволяет определить плотность кости. Кроме самого остеохондроза обнаруживаются его осложнения – протрузии, межпозвонковые грыжи, наросты-остеофиты.
Магнитно-резонансная томография (МРТ)

Процедура похожа на КТ-исследование, но проводится с помощью безвредного электромагнитного излучения и дает еще более четкую визуализацию мягких тканей, включая спинной мозг. Идеальный метод для диагностики грыжи. Отличается немного более высокой стоимостью по сравнению с КТ и значительно дороже, чем рентген.
Дополнительные методы
Для уточнения диагноза могут быть назначены:
- Ультразвуковая диагностика (УЗИ) сосудов головы и шеи.
- Введение контрастного вещества в ядро диска (дискография), сосуды (ангиография), паутинное пространство спинного мозга (миелография) – методы позволяют прицельно рассмотреть изменения в заданных участках.
- Электромиография (ЭМГ) и электронейрография (ЭНГ) – нужны для определения уровня неврологических нарушений.
Что дальше
Лечение неосложненного остеохондроза проводится с помощью массажа и специальных упражнений. Если же вы постоянно испытываете боль в спине или шее, справиться с ней поможет «Flekosteel» – крем на основе лекарственных растений.
При нанесении на сухую кожу 2-3 раза в день средство быстро снимает воспаление и отек, убирает напряжение в зажатых мышцах и позволяет быстро вернуться к активной жизни. На этом прощаюсь и желаю вам крепкого здоровья! Подписывайтесь на обновления и делитесь статьями блога в социальных сетях. До встречи!
Как проводится диагностика остеохондроза?
Остеохондроз способен поражать шейный, грудной или поясничный отдел позвоночного столба, проявляясь характерной симптоматикой, по которой можно определить наличие проблемы в домашних условиях. Диагностика остеохондроза – это важный этап, позволяющий обнаружить причину деформации позвоночника и подобрать подходящее лечение. Диагноз ставится невропатологом, после того, как было проведено тщательное обследование.
Медицинская диагностика
Диагностика остеохондроза представляет собой ряд медицинских исследований, на основании которых врач ставит диагноз и назначает дальнейшее лечение. Для распознавания болезни применяются такие основные диагностические методики.
Сбор анамнеза
Диагностика остеохондроза позвоночника начинается с подробного опроса пациента, сбора анамнеза. Врач выслушивает жалобы больного, которые имеют решающее значение для постановки диагноза. С определения состояния здоровья пациента, врач задает такие вопросы:
- Что вызывает беспокойство?
- Где находятся неприятные ощущения?
- Какая интенсивность и длительность этих ощущений?
- Как давно возникли боли, и при каких обстоятельствах?
- Что влияет на усиление болевого синдрома?
- Благодаря чему состояние становится лучше?
Выясняя историю заболевания, специалист узнает о последнем обострении патологии и о том, проводилось ли какое-нибудь лечение ранее, насколько эффективным оно было. Помимо этого невропатолог выясняет образ и условия жизни пациента, уточняет наличие физических нагрузок, вредных привычек, травм и других сопутствующих заболеваний. Выявляется наличие генетической предрасположенности к остеохондрозу.
Физиологический осмотр
После опроса пациента, невропатолог сразу начинает физиологическое обследование, состоящее из следующих моментов:
- Оценка положения тела больного, его походки, осанки.
- Оценка подвижности шеи.
- Осмотр кожи на предмет покраснений или посинений, отечности, сыпи.
- Определение наличия искривления позвоночника.
- Сравнение симметричности здоровых и больных частей тела.
- Определение амплитуды движений, при которых задействуются различные отделы позвоночника: наклоны, вращения.
- Пальпация позвоночника в месте возникновения неприятных ощущений на предмет выявления уплотнений, отеков, мышечных спазмов и температуры участка.
- Оценка состояния мышечной системы.
- Определение зоны распространения боли путем перкуссии молотком или пальцем.
- Определение степени чувствительности с помощью покалывания иголкой.

Для выявления признаков корешкового натяжения при поясничном остеохондрозе врач проводит ряд специальных приемов. Для этого пациент ложится на спину, осуществляя пассивное сгибание в тазобедренном суставе с выпрямленными ногами. Определяется болезненность по ходу нерва. После сгибания ног в коленях боль проходит.
Рентгенологическое исследование
Рентгенография позвоночного столба при остеохондрозе является неотъемлемой частью постановки диагноза. Она позволяет увидеть изменения в строении позвоночника, наличие атрофии межпозвоночных дисков, костных наростов или защемления корешка нерва. Каждый отдел позвоночника исследуется отдельно, выполняя снимки в 2-х проекциях: прямой и боковой.
При шейном остеохондрозе еще делается снимок при повороте на ¾. Это необходимо для лучшей визуализации межпозвоночных отверстий. Во время рентгенографии могут попросить наклониться или открыть рот. Иногда применяется миелография – рентгенологический метод диагностики, характеризующийся введением контрастного вещества в спинномозговой канал. С ее помощью можно выявить заболевания спинного мозга. Применяется редко, так как может вызвать осложнения.
Компьютерная томография (КТ)
Компьютерная томография — это современный неинвазивный метод диагностики, благодаря которому можно получить сверхточные трехмерные снимки позвоночника. Аппарат для КТ выполняет ряд снимков одного или двух сегментов позвоночника, выполненных под разными углами, которые впоследствии соединяются в трехмерное изображение. Такой метод диагностики позволяет рассмотреть тела позвонков, сосуды и ткани, обнаружить протрузии и трещины, увидеть любые изменения позвоночника, сдавливание корешков нерва.
Магнитно-резонансная томография (МРТ)
Данный метод диагностики остеохондроза имеет такой же принцип работы, что и КТ. Сигналы различных участков тканей фиксируются, после чего обрабатываются компьютером, представляя в итоге четкие трехмерные снимки позвоночника, не закрытого окружающими тканями. Отличие от КТ заключается только в том, что в данном случае используются электромагнитные волны. МРТ позволяет выявить точное место повреждения, подробно рассмотреть межпозвоночные диски, сосуды и нервные окончания, не оказывая вредного воздействия на организм пациента.
Определение в домашних условиях
Для того чтобы вовремя начать лечение остеохондроза, его необходимо выявить как можно раньше. Как узнать есть ли остеохондроз? Поставить точный диагноз может только врач после тщательной диагностики. Но можно определить остеохондроз в домашних условиях. Для этого нужно следовать инструкции:
- Определите место локализации боли и неприятных ощущений: шея, грудная клетка, поясница. Иногда болевой синдром может отдавать в межреберье, верхние или нижние конечности. Обратите внимание на характер боли. Она должна быть ноющая, возникающая во время принятия неудобного положения.
- Заметьте, не возникает ли боль при кашле, чихании или смене положения.
- Обратите внимание, не стараетесь ли вы принимать коленно-локтевую позу, облегчающую симптоматику.
- При дополнении болевых ощущений головокружениями, тошнотой, нарушением зрения или слуха, немедленно обратитесь к врачу, так как это свидетельствует об остеохондрозе, нарушающем приток крови к сосудам.
- Проведите 30 минут в одном положении и обратите внимание, не хочется ли вам поерзать, потянуться или опереться. Если такое желание возникает, то это говорит о скованности позвоночника.
- Вспомните, не возникает ли по утрам напряжение в пояснице или шее, сопровождающееся гусиной кожей, онемением пальцев или «мушками» перед глазами.
- Для определения остеохондроза встаньте ровно, наклоните голову вперед, подтягивая подбородок к груди. В той области позвоночника, где возникла боль, и находится остеохондроз.
Можно определить остеохондроз в домашних условиях, но поставить точный диагноз и назначить лечение может только врач.
Постановка диагноза
Диагноз остеохондроз ставится невропатологом или вертебрологом на основании результатов медицинского исследования. Первым делом принимаются во внимание жалобы пациента и дефекты, выявленные во время физиологического осмотра. После этого для создания более полной картины болезни назначается лабораторная диагностика. О наличии остеохондроза будут свидетельствовать пониженные показатели кальция и повышенная скорость оседания эритроцитов. Диагноз часто ставится сразу после оценки рентгеновских снимков. Выделяют следующие рентгенологические признаки остеохондроза:
- смещение позвонков;
- солевые отложения;
- чрезмерная подвижность тел позвонков;
- остеофиты на позвонках;
- сужение межпозвонковых отверстий;
- образование краевого склероза – уплотнения вокруг пораженного диска.
Важной часть постановки правильного диагноза является проведение дифференциальной диагностики, которая позволяет исключить из подозрений заболевания, имеющие схожую с остеохондрозом симптоматику. К таким патологиям относятся заболевания опорно-двигательного аппарата, аномалии в развитии позвоночника, травмы, воспалительные процессы позвоночника, неврологические заболевания, а также некоторые болезни внутренних органов, опухоли.
Для дифференциации остеохондроза назначаются дополнительные исследования: УЗИ, ЭКГ, допплерография, эндоскопия и прочие. Наиболее значимая дифференциальная диагностика при постановке диагноза остеохондроза грудного отдела.
Вывод
Остеохондроз – это распространенное заболевание спины, которое обнаруживается у 80% жителей планеты. На ранних стадиях справиться с проблемой проще всего, поэтому очень важно как можно раньше диагностировать патологию. Для постановки диагноза следует обратиться к неврологу или вертебрологу и пройти ряд исследований.















