Болезнь суставов передается по наследству
Ревматоидный артрит и наследственность: есть ли связь?
Ревматоидный артрит — серьезный хронический недуг. Больным приходится проходить пожизненную терапию, пресекая вероятность обострения заболевания. Сложнее приходится девушкам, поскольку рождение ребенка — непростая задача при болезни. Некоторые пациентки отказываются от мыслей о материнстве из-за страха родить малыша с аналогичным заболеванием. Мужчин, страдающих заболеванием, также тревожит угроза передачи артрита детям. Болезнь действительно передается по наследству? Каковы реальные риски генетической передачи недуга?
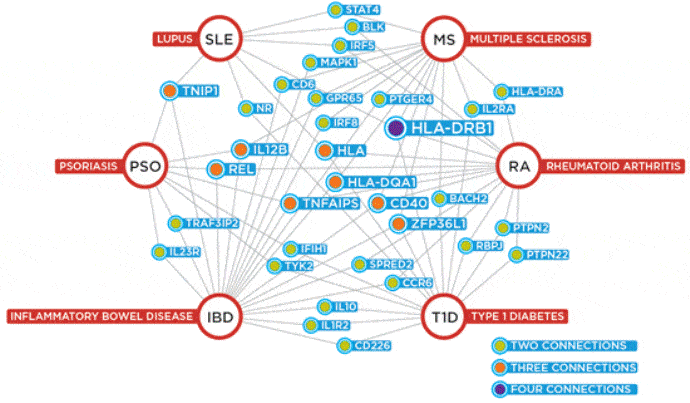
Вероятность наследования ревматоидного артрита
Сложность выявления специфики наследования ревматоидного артрита заключается в недостаточной исследованности причин, вызывающих болезнь. Вместо точного установления фактора, вызывающего недуг, ученые выдвигают предположения. Среди разнообразных теорий происхождения болезни выделяются:
- поражение организма вирусом Эпштейна-Барр;
- заболевание краснухой;
- заболевание микоплазмозом;
- заражение вирусом простого герпеса из группы 6 типа;
- присутствие ВИЧ-инфекции;
- присутствие парвовируса В19;
- нарушение в сфере половых гормонов (мужчинам свойственно чрезмерное снижение тестостерона, женщинам — нехватка дегидроэпиандростерона);
- пребывание в условиях постоянного стресса;
- перенесение неожиданного негативного события (например, смерти родственника, развода).
Большое разнообразие теорий подтверждает бессилие современной медицины в объяснении причин недуга. Пути наследования заболевания выглядят сомнительными, но мировые исследования подтверждают возможность передачи от родителей ребенку. О стопроцентной заболеваемости речь не идет. Правильнее говорить о повышенных рисках — возникновении симптомов ревматоидного артрита у малыша при определенных условиях, обстоятельствах.

Помните — недуг может не проявиться, даже при болезни обоих родителей. Данные обстоятельства значительно повышают риски, не приводя к стопроцентной заболеваемости. Не отказывайтесь от мечты о малыше!
Закономерности передачи ревматоидного артрита по наследству
Согласно медицинским исследованиям, недуг передается по наследству не всегда. Были установлены следующие закономерности генетического унаследования заболевания:
- Наличие родственников, страдающих недугом, с материнской и отцовской сторон значительно повышает риски возникновения ревматоидного артрита у ребенка. Высокое количество болеющих близких снижает шансы на сохранение здоровья.
- Недуг чаще передается от мамы. У больного отца меньше шансов передать заболевание потомству. Однако исключать вероятность перехода болезни от мужчины нельзя.
- У однояйцевых близнецов риски проявления болезни в 4 раза выше по сравнению с двойнями. Ученые рассматривают заболевание идентичных малышей в качестве доказательства генетического наследования недуга.
- Присутствие в ДНК генов, изменяющих иммунные реакции организма, рассматривается как предвестник болезни. Высока вероятность проявления заболевания у ребенка, обладающего антигенами HLA DR1, DR4, DRW4, DW4, DW14.
Однояйцевые близнецы происходят от деления одной яйцеклетки, поэтому имеют аналогичный генетический набор, одинаковы внешне. Разнояйцевые близнецы (двойни) возникают из двух разных яйцеклеток, обладают разными наборами генов, не похожи внешне (иногда даже сложно угадать в них родственников).
Возможности предотвращения наследственного ревматоидного артрита
Полностью исключить возможности проявление заболевания не получится. Ревматоидный артрит принадлежит общности болезней, которые передаются по наследству в рамках определенных условий (можно изменить в благоприятную сторону). Снизить риски вспышки заболевания у будущего ребенка помогут следующие рекомендации:
- Тщательно планируйте беременность. Обязательно посетите ревматолога, проконсультируйте с гинекологом. Предпочтительнее осуществить зачатие в спокойный период (активная фаза артрита препятствует вынашиванию малыша, увеличивает риск наследственного перехода болезни).
- Обязательно вылечите инфекции, которые повышают риски развития недуга (например, микоплазмоз). Посетите гинеколога для сдачи необходимых анализов. Снизить риски заражения поможет проверка партнера.
- Для снижения риска рождения ребенка, обладающего ревматоидным артритом, стоит посетить генетика. Доктор составит карту рисков, назначит необходимые анализы, дополнительные исследования. Стоит посетить генетиков до наступления зачатия в рамках подготовки к беременности. Если зарождение малыша произошло внепланово, обратиться в генетический центр нужно как можно быстрей.
- Расспросите отца ребенка про заболевания родственников. Наличие близких, страдающих ревматоидным заболеванием, часто не принимается во внимание, особенно при сохранении здоровья у будущего отца. Проявление болезни у малыша двух здоровых родителей становится крайне неприятным сюрпризом. Стоит заранее просчитать риски, обращать внимание на малейшие подозрительные синдромы.
- Настройтесь на позитивные результаты. Помните — среди причин проявления болезни отмечается стресс. Негативные переживания усугубят состояние будущей мамы, помешают наслаждаться периодом ожидания малыша. Оптимистичный настрой повысит шансы рождения здорового ребенка.
- Выполняйте предложенные исследования. Важно обязательно провести три плановых ультразвуковых диагностики, позволяющих прояснить состояние здоровья плода. Не стоит пренебрежительно откладывать регулярные приемы у доктора. Необходимо вовремя сдавать анализы, назначенные медицинскими специалистами.
Внимание! При возможности пройдите обследование перед наступлением беременности совместно с партнером. Особенно важно пройти комплексное исследование мужчинам с признаками ревматоидного артрита. Своевременные анализы помогут зачать, упешно выносить, родить абсолютно здорового малыша.

Ревматоидный артрит — осложненное заболевание с невыясненными причинами проявления. Передача недуга по наследству подтверждается косвенными доказательствами. Прямая связь не установлена, но факторы риска подтверждены. Пациентам ревматологических отделений стоит тщательно готовиться к беременности, вынашивать ребенка под тщательным медицинским контролем. Настройтесь на позитивный исход — все получится!
Передается ли по наследству болезнь суставов
Миф #1. С течением времени болезнь развивается у всех людей

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
С наступлением старости происходит истончение тканевых структур организма. По мере истончения ткани становятся хрупкими, хуже переносят травмы, что становится своеобразными предпосылками к развитию воспаления и разрушению. Как правило, к таким последствиям приводит снижение количества жидкости в организме.
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Риск развития болезни повышается, если больной ведет сидячий образ жизни. При умеренных занятиях физическими нагрузками, употреблении достаточного количества жидкости, правильном питании и периодических врачебных консультаций болезнь можно исключить.
Клиническая ревматологическая больница №25
Санкт-Петербургское государственное бюджетное учреждение здравоохранения
Большая Подъяческая ул., 30, тел. регистратуры ОМС: 338-0042, тел. отд.платных услуг: 338-0098
Причины патологии
Анкилозирующий спондилит относится к болезням воспалительного характера с поражением хрящевой ткани. Чаще страдает позвоночник и крупные суставы. На фоне дегенеративных процессов отмечается сращивание позвонков, что приводит к нарушению подвижности и становится причиной инвалидности. Основная причина, что провоцирует недуг — наследственность. Под действием патологического гена иммунная система вырабатывает антитела, которые уничтожают здоровые клетки своего тела, воспринимая их за чужеродных агентов. При этом отмечается повреждение хрящей. Пытаясь возобновить поврежденные клетки, образовывается костная ткань, которая провоцирует окостенение позвонков и суставов. Начинается патологический процесс с крестцовой области, постепенно распространяясь по всем отделам позвоночника, затрагивая крупные суставы.
Существует ряд факторов, которые провоцируют развитие патологии:
- хронические инфекции;
- стрессы и эмоциональное перенапряжение;
- травмы опорно-двигательного аппарата;
- переохлаждение;
- сопутствующие болезни позвоночника и суставов;
- патологии околосуставных мягких тканей.
Вернуться к оглавлению
Прогноз и опасности заболевания
Болезнь Бехтерева начинает прогрессировать в довольно молодом возрасте.
Болезнь Бехтерева, код по МКБ-10 которой – М45, чаще встречается у молодых мужчин (22 — 40 лет), однако начало развития попадает на поздний подростковый возраст (15 — 17 лет). В настоящее время ученые не установили досконально, отчего возникает болезнь Бехтерева, но они отмечают, что появление проблемы характерно для людей, которые имеют предрасположенность к нему на генном уровне и обладают своеобразным иммунитетом. Также на появление болезни действуют инфекции ЖКТ и мочеполовых путей. Некоторые ученые считают, что психосоматические условия также становятся причиной болезни: к примеру, сдерживание гнева, неуравновешенность и т.д. влияют на суставы и зажатость.
Что же такое болезнь Бехтерева, чем она опасна для пациента? Главная опасность болезни Бехтерева заключается в том, что человек утрачивает полноценную подвижность, а при неграмотном лечении недуг затрагивает и другие части тела, вследствие чего для тех, кто пострадал от болезни Бехтерева, назначается инвалидность.
Наследственность и болезнь
Врачи обратили внимание на то, что у пациентов с Альцгеймером имеются родственники (в предыдущих поколениях) с таким же недугом. И многие исследовательские работы ученых подтверждают этот факт: недуг является наследственным. Статистические данные тоже свидетельствуют об этом. Мало того, если в одном роду имеется не один больной, а больше, то риск заболеть у последующих поколений членов этой семьи в 2 раза больше. Все эти данные подтверждают: болезнь Альцгеймера является генетическим заболеванием.
Детям от родителей передается многое: характер, привычки, внешние данные, болезни. Большое количество генов ответственно за это. Все они «проживают» в определенных структурах клеток человеческого организма, называемых хромосомами. Состоят гены из молекул ДНК (дезоксирибонуклеиновая кислота).
От обоих родителей ребенок получает 23 хромосомных пары (один набор от мамы, один – от папы). Каждый ген хранит частицу информации о строении человеческого организма. Различные обстоятельства способны воздействовать на гены – они меняются. В таких случаях развивается какая-то болезнь. Если имеется серьезное нарушение, то ген мутирует.
Ученые-генетики уверены в том, что болезнь Альцгеймера и наследственность взаимосвязаны тесным образом. Более того, специалисты выделили, какие именно хромосомы виновны в этом, а именно 1-я, 14-я, 19-я, 21-я. Наследуются оба типа болезни – тот, при котором недуг развивается рано (в 40 лет и позже), и тот тип, который способствует заболеванию в более позднем возрасте (65 и старше).
Но генетики уверены в том, что изменение в генной структуре – не единственная причина заболевания. Наследственная предрасположенность, совместно с образом жизни, окружающей обстановкой и природными условиями, способствуют развитию заболевания. Но именно наследственность является основным фактором развития недуга.
Остеоартроз передается по наследству

Кривой палец — по наследству
Остеоартроз — дегенеративное заболевание суставов с элементами воспалительных изменений. Проще говоря — процесс преждевременного старения хрящевой ткани. К недугу приводят и любые повреждения в суставе (связок, мышц, синовиальной оболочки, кости), они могут случиться в молодые годы, а дать знать о себе через десятки лет. Ведь всякая травма нарушает конгруэнтность сустава (полное взаимное соответствие формы соприкасающихся суставных поверхностей).
Существуют 2 основные причины развития остеоартроза .
Первая — генетическая неполноценность хряща (наблюдается приблизительно у 50% пациентов). В таких случаях в хряще идут процессы преждевременного старения, которые проявляются уже после 40 лет. Скажем, у бабушки был искривлен большой палец на стопе, и у дочери или внучки сформируется такой же. Причем с каждым новым поколением болезнь начинается на несколько лет раньше и таким образом «молодеет». Неслучайно сегодня остеоартроз нередко диагностируется у 40-летних пациентов. При наличии генетического дефекта хрящевой ткани развитие недуга к старости неизбежно — вне зависимости от образа жизни.
Вторая — пациенты «заработали» болезнь.
✓ травмы. Не только тяжелые (переломы), но и легкие (вывих, подвывих, «подвернул ногу», «не так ступил»);
✓ постоянные физические перегрузки. Особенно связанные с подъемом тяжестей;
✓ интоксикации (вирусные инфекции, алкоголь, курение, соли тяжелых металлов, бесконтрольный прием лекарств). Опасность в том, что токсические вещества легко накапливаются в хрящевой ткани, поскольку из-за отсутствия в ней сосудов не вымываются, как в органах, где хорошее кровоснабжение (почки, головной мозг, печень);
✓ эндокринные нарушения (сахарный диабет, сбои функции щитовидной железы — гипо- и гипертиреоз, климактерический период). Особенно чувствителен хрящ к уменьшению в организме половых гормонов эстрогенов, участвующих в обменных процессах: как только у женщины наступает климакс, «неожиданно» появляются и боли в суставах;
✓ врожденные нарушения статики. Приводят к двойной нагрузке на коленные суставы из-за смещения ее на одну половину сустава — внутреннюю либо наружную;
✓ врожденная дисплазия тазобедренных суставов. Современные технологии помогают спасать недоношенных малышей, но вместе с тем наблюдается рост патологий, связанных с незрелостью плода. В их числе дисплазии тазобедренных суставов, которые после 40 лет проявляются диспластическим остеоартрозом;
✓ избыточная масса тела. Попробуйте хотя бы несколько часов носить ведро с водой! А у многих пациентов лишние килограммы измеряются 2–3 «ведрами», у иных — достигают половину массы тела;
✓ сосудистые нарушения (атеросклероз). Например, тазобедренный сустав «кормит» лишь одна артерия, питающая головку бедренной кости. Если в ней образуется атеросклеротическая бляшка, то питание головки страдает и развивается остеоартроз и даже асептический некроз (разрушение головки);
✓ варикозное расширение вен голени. Возникающий при этом венозный застой ведет к недостатку кислорода и, соответственно, к гипоксии тканей, что косвенно способствует нарушению обменных процессов в коленных и голеностопных суставах и приводит к остеоартрозу.
Первый сигнал — болевой
Для предупреждения недуга следует избегать травм; давать регулярную, но умеренную нагрузку на суставы (при движении сустав питается более интенсивно); контролировать вес.
При генетически обусловленном остеоартрозе предотвратить развитие заболевания нельзя, однако с помощью грамотно подобранного лечения можно остановить или замедлить его прогрессирование. Длительность ремиссии принципиально зависит от времени постановки диагноза.
Первые симптомы распознать нетрудно. Поражаются крупные суставы, несущие наибольшую функциональную нагрузку (коленные, тазобедренные, голеностопные). А вот часто встречающиеся боли в плечах обычно возникают из-за поражения не самого сустава, а околосуставных периартикулярных тканей. Возникновение их, как правило провоцирует
патология шейного отдела позвоночника (вертеброгенные боли).
При генетически обусловленном остеоартрозе изменяются дистальные межфаланговые суставы кистей (узелки Гебердена), реже — проксимальные (узелки Бушара).
Боль в крупных суставах, особенно после чрезмерной нагрузки или непривычной работы, — первый «звонок». Она проходит быстро, через день-два, но уже на этой стадии рентгенологический снимок сустава покажет проявления остеоартроза : уплотнение костной ткани (субхондральный склероз). Позже боли усиливаются, возникают при каждом движении, а иногда даже в покое. Рентген при этом обнаружит по краям суставных поверхностей костные разрастания (остеофиты).
Терапию может назначить только специалист после обследования. Лечиться нужно постоянно. Минимум — 2 раза в год по 3–4 месяца.
В Беларуси среди всех болезней суставов (а их более 100) остеоартроз занимает лидирующее место. Им страдают около 80% пациентов старше 70 лет. У каждого третьего посетителя поликлиники жалобы на боль в суставах. В общей структуре дегенеративные заболевания суставов занимают 6–10%.
Николай Сорока, заведующий 2-й кафедрой внутренних болезней Белорусского государственного медицинского университета, доктор мед. наук, профессор, Минск