Рентген или узи при дисплазии тазобедренных суставов у детей
Блог ортопеда Василистова Д.Б.
Откровенно и обо всем

УЗИ vs Рентген тазобедренных суставов. Как там у них?
С появлением в наших клиниках красивых аппаратов и специалистов по УЗИ у многих врачей возникла путаница. Что же делать при подозрении на дисплазию тазобедренных суставов: УЗИ или рентгенографию? Что лучше? Как всегда, «мнения ученых разделились». Одни в упор не замечает УЗИ обследование, считая его малоинформативным. Другие недолюбливают рентгенографию, из-за радиации и трудности укладки ребенка. Я решил посмотреть, а как там у них, у наших зарубежных коллег? Я полагаю, что это будет полезно. Ведь по уровню развития медицины, как мне кажется, они ничуть не отстают от нас.
Итак, смотрим, что пишут…
Karen I Norton, MD; Chief Editor: John Karani MBBS, FRCR. Imaging in Developmental Dysplasia of the Hip; 2015. Инструментальные методы исследования дисплазии тазобедренных суставов. Портал emedicine (США)
Ультрасонография (УЗИ) является предпочтительным методом оценки тазобедренного сустава у детей в возрасте 6 месяцев или младше. УЗИ напрямую показывает изображение хрящевых частей тазобедренного сустава, которые нельзя увидеть на простых рентгенограммах. Кроме того, УЗИ позволяет исследовать движения в тазобедренном суставе при нагрузочных тестах. Практически, исследование часто может быть успешно выполнено и после 6 месячного возраста (вплоть до 10-12 месяцев) в зависимости от степени окостенения головки бедренной кости. УЗИ исследование может предприниматься и с целью уменьшить облучение новорожденного. В случае, когда данная попытка не дает необходимой информации, может быть выполнена обычная рентгенография.
Дополнительная информация: http://emedicine.medscape.com/article/408225-overview
Frank Gaillard. Developmental dysplasia of the hip. Дисплазия тазобедренного сустава. Профессор рентгенологии (Австралия)
Ультразвук является методом выбора до начала окостенения головки бедренной кости. Как только возникает значительное окостенение, требуется рентгеновское обследование.
Дополнительная информация: Professor Frank Gaillard is a neuroradiologist and Director of Research in the University of Melbourne Department of Radiology of the Royal Melbourne Hospital in Australia. https://radiopaedia.org/articles/developmental-dysplasia-of-the-hip
Scott Shipman, MD, MPH, Principal Investigator et al. Screening for Developmental Dysplasia of the Hip, Oregon Evidence-based Practice Center, Oregon Health and Science University, 2006. Скрининг с целью выявления дисплазии тазобедренного сустава. Агентство по исследованиям и качеству в здравоохранении. Департамент здравоохранения и социального обслуживания (США).
В первые 4-6 месяцев жизни ультразвук считается более подходящим тестом, чем рентгенограммы для выявления анатомических аномалий и нестабильности тазобедренного сустава, из-за неполной оссификации головки бедренной кости в раннем младенчестве. Хотя ни одно из исследований не рассматривало сравнительную ценность УЗИ и рентгенографии в сроки 4-6 месяцев, в литературе существует выраженное одобрение этого подхода, начиная от исторических исследований, в которых сообщается о сроках окостенения и технических проблемах выполнения рентгенографии тазобедренного сустава у младенца, заканчивая современными систематическими обзорами.
Дополнительная информация: Agency for Healthcare Research and Quality U.S. Department of Health and Human Services 540 Gaither Road Rockville, MD 20850. http://www.ahrq.gov
Hakan Atalar et al. A comparison of ultrasonography and radiography in the management of infants with suspected developmental dysplasia of the hip Acta Orthop. Belg., 2013, 79, 524-529. Сравнение УЗИ и рентгенографии при лечении младенцев с подозрением на дисплазию тазобедренных суставов.Медицинский университет Анкары (Турция).
Наши исследования, в целом, показывают схожесть результатов рентгенографии и ультрасонографии при диагностике дисплазии тазобедренных суставов. Из тех новорожденных, которым поставлен диагноз дисплазия тазобедренных суставов на УЗИ, большинству также был поставлен этот же диагноз и после рентгенографии. Аналогично, у младенцев с нормальной УЗИ картиной, как правило, такая же нормальная картина была и на рентгенограммах. У новорожденных, которым по данным УЗИ выставлена дисплазия тазобедренных суставов с децентрацией(типы d и 3 по Графу), при рентгенографии также диагностирована дисплазия тазобедренных суставов. Так что диагнозы, полученные с помощью УЗИ и рентгенографии, у этих детей не различались. Однако младенцам, у которых на УЗИ была выявлена дисплазия тазобедренного сустава без децентрации (типы 2b и 2c по Графу), в половине случаев рентгенография показала отсутствие отклонений от нормы. Это свидетельствует о том, что ультрасонография может быть полезнее рентгенографии для диагностики незначительно выраженной дисплазии тазобедренных суставов. Тогда как рентгенография предпочтительнее для диагностики поздней ацетабулярной дисплазии и для выявления асептического некроза головки бедренной кости.

Рис. 1. Ребенок женского пола (a) Рентгенограмма в возрасте 14 недель; диагноз двухсторонняя дисплазия тазобедренных суставов. (b) УЗИ, выполненное через 1 неделю после рентгенографию, показало 1 тип строения сустава по Графу (нормальное развитие). (c) Контрольная рентгенография, сделанная в возрасте 11 месяцев выявила нормальное развитие тазобедренных суставов.
Основываясь на различных источниках информации, для себя я решил так:
- До 3-х месячного возраста УЗИ лучше, из за преобладающего хрящевого строения головки бедра и вертлужной впадины
- От 3 до 4 месяцев УЗИ дает сравнимые результаты с рентгенографией. УЗИ может дать более ценные сведения для выявления легких степеней дисплазии (последнее требует дальнейшего подтверждения)
- Старше 4-мес, особенно после появления ядер окостенения головок бедер, рентгенография более информативна
УЗИ врожденная дисплазия тазобедренных суставов (лекция на Диагностере)
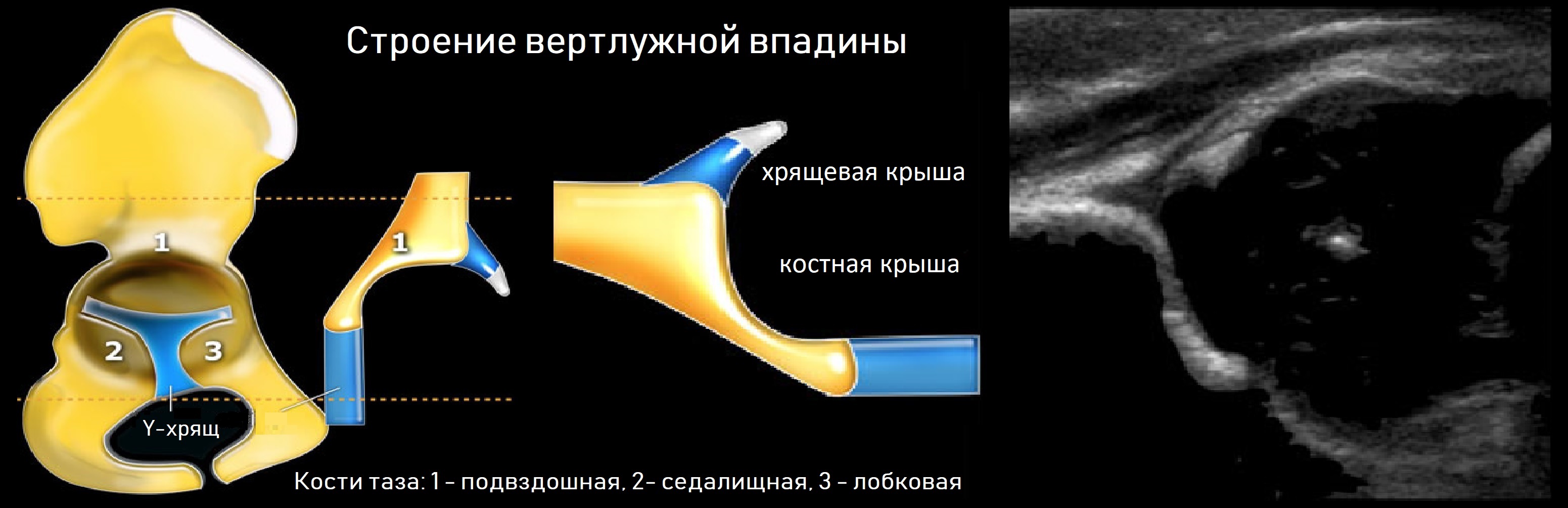
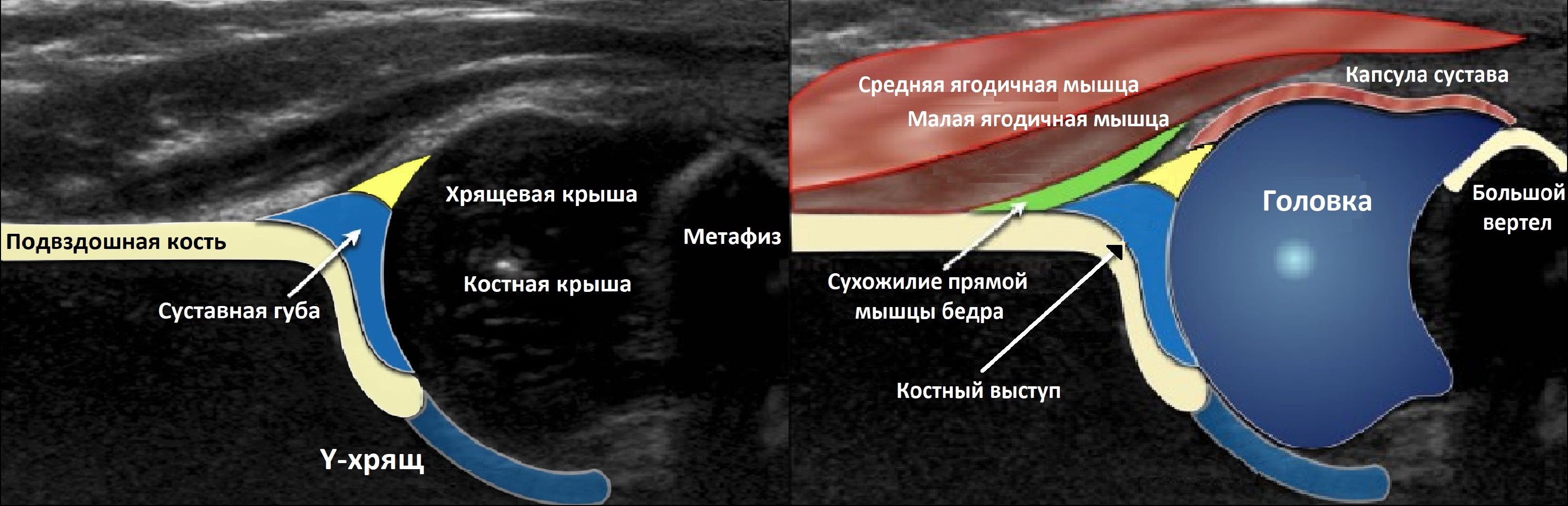
Тазобедренный сустав состоит из головки бедренной кости и вертлужной впадины. Вертлужную впадину образуют подвздошная, седалищная и лобковая кости. У детей три кости соединяет Y-хрящ. К 16-ти годам Y-хрящ окостенеет, тогда образуется единая безымянная кость.
К костному краю вертлужной впадины прикрепляется волокнисто-хрящевая суставная губа, которая увеличивает охват головки и выполняет роль присоски. Кнаружи от суставной губы крепится суставная капсула; головка и большая часть шейки оказываются в полости сустава.
Нажимайте на картинки, чтобы увеличить.
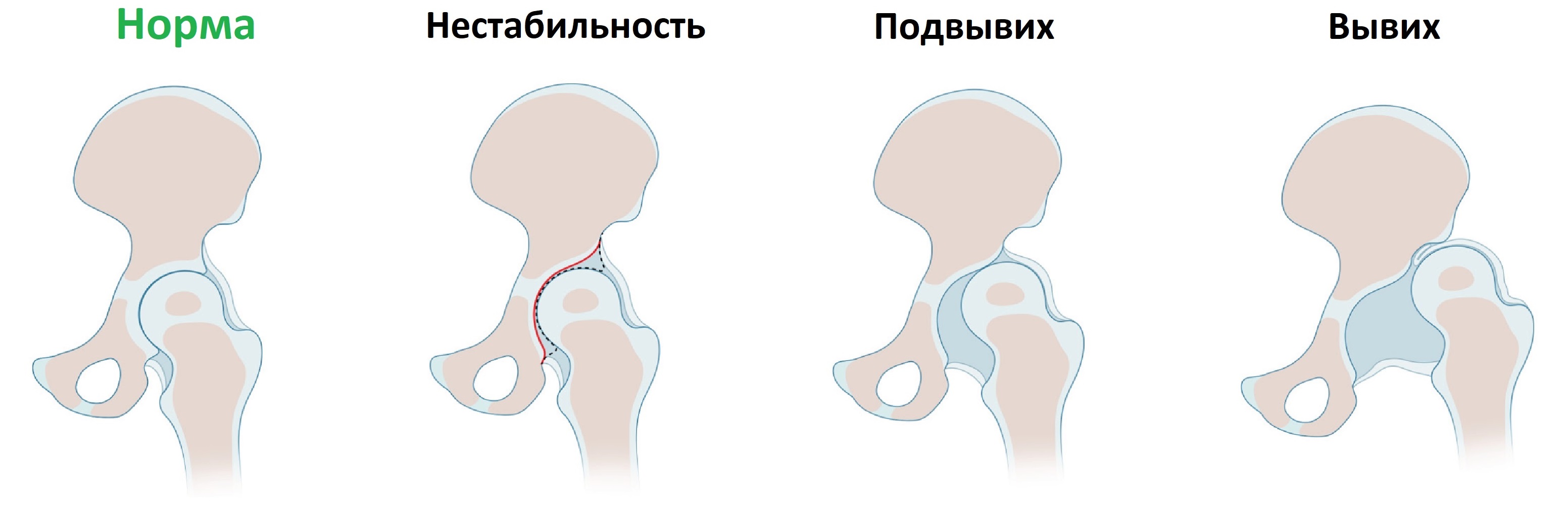
Врожденная дисплазия тазобедренных суставов встречается с частотой 6-20 случаев на 1000 новорожденных. При дисплазии костный край вертлужной впадины неполноценно развит, головка бедренной кости смещается кнаружи (подвывих) или выходит за пределы впадины (вывих).
От постоянного трения о сверхподвижную головку суставная губа превращается в плотное фиброзное кольцо, суставная капсула растянута и утолщена. Если образуются спайки между суставной губой и дном впадины или суставной капсулой и подвздошной костью, вправление вывиха затруднено.
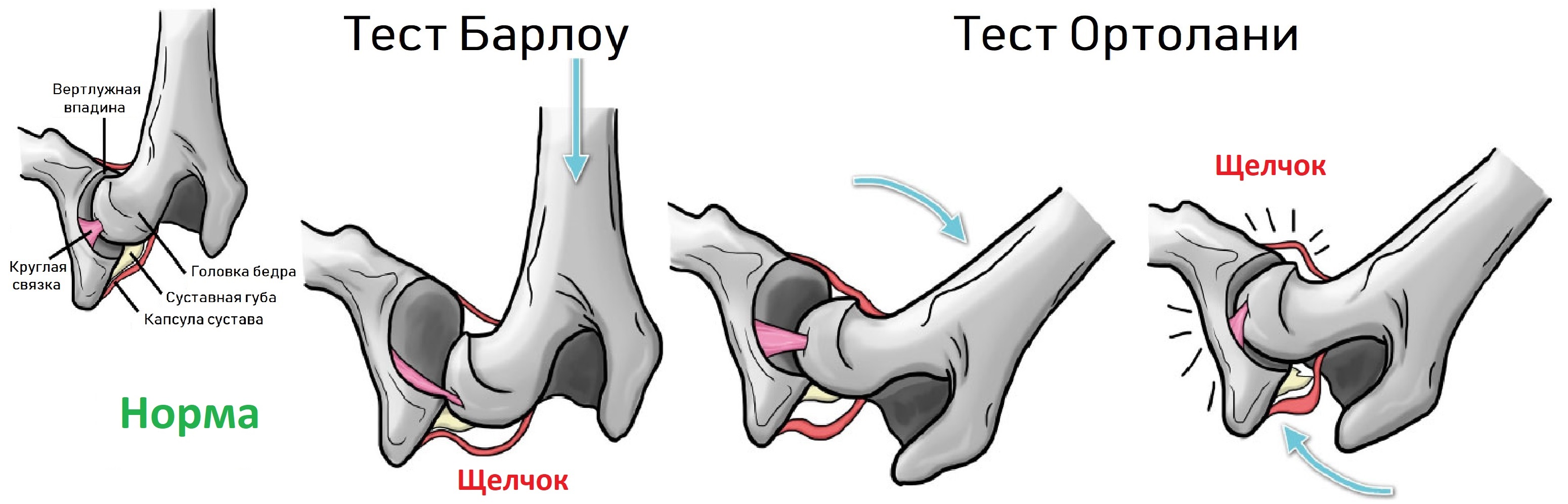
Признаки дисплазии тазобедренного сустава: разная длина ног, асимметрия ягодичных складок, ограничение разведения бедер. Когда вертлужная впадина неглубокая, то головка легко вывихивается и вправляется при пробе Барлоу-Ортолани.
Младенец лежит на спине, ноги согнуты в коленях и приведены к средней линии. Деликатно надавите на колено вдоль оси бедра, при вывихивание слышно щелчок. Постепенно разводите ноги, вправление вывиха также сопровождает щелчок.
Нагрузка на кости определяет их форму. Если головка бедра сверхподвижная или вывихнута, то кости и связки тазобедренного сустава развиваются уродливо. Ранняя диагностика врожденной дисплазии тазобедренного сустава определяет эффективность лечения и исход.
УЗИ тазобедренных суставов у младенцев
У новорожденного головка бедренной кости хрящевой плотности, что позволяет оценивать вертлужную впадину методом УЗИ. У детей старше 6 месяцев возможности ультразвука ограничены из-за окостенения краев впадины и частично головки.
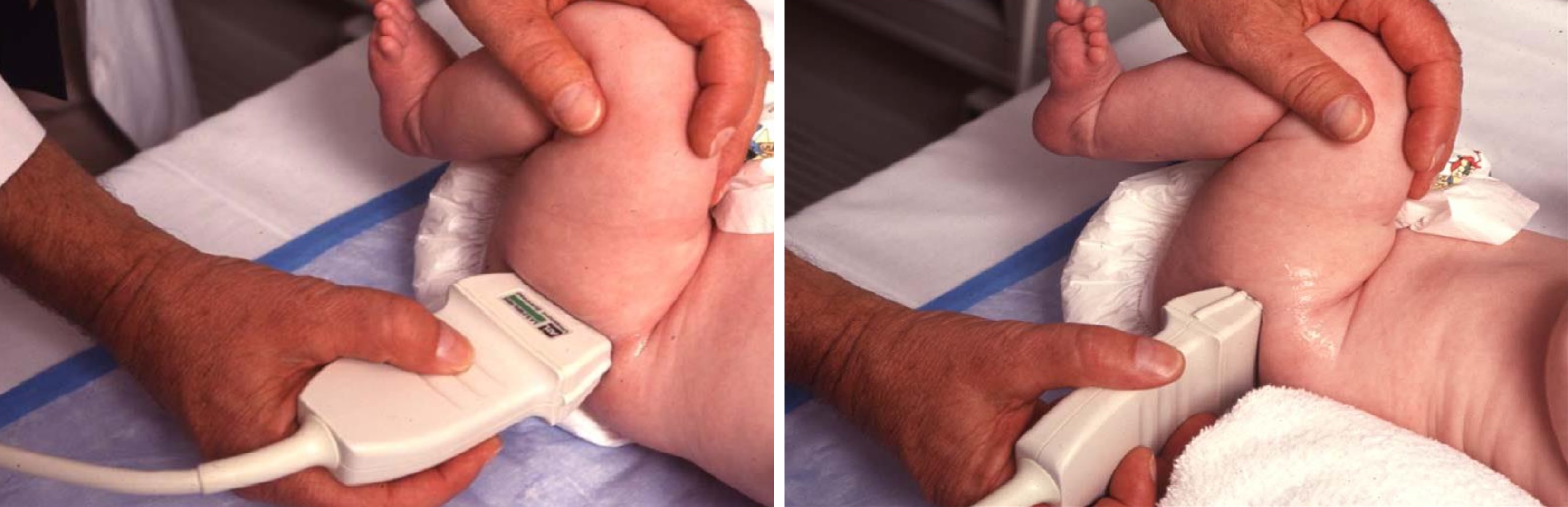
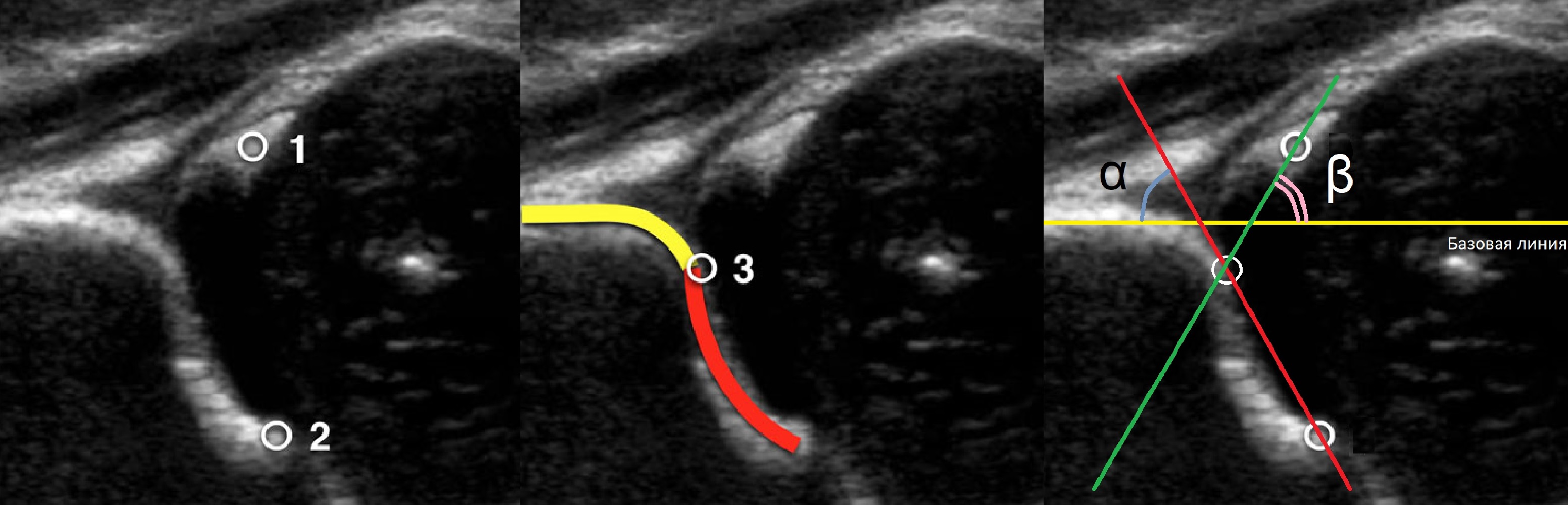
Младенец лежит на спине или на боку. Бедро оценивают в нейтральном (15-20°) и согнутом (90°) положениях. Линейный датчик 7-15 МГц располагают в проекции большого вертела параллельно (1) или перпендикулярно (2) поясничному отделу позвоночника.
На первом этапе тазобедренный сустав сканируют в продольной плоскости. Проводят основные линии, измеряют костное покрытие головки, расстояние от лобковой кости до головки, ∠α и ∠β, а также определяют тип строения по Графу.
На втором этапе оценивают стабильность тазобедренного сустава сустава при пробе Барлоу-Ортолани. В нестабильном суставе костное покрытие головки уменьшается, а расстояние от лобковой кости до головки и ∠β увеличиваются.
На третьем этапе тазобедренный сустав сканируют в поперечной плоскости. В случаях нестабильности, подвывиха или вывиха определяют кпереди или кзади смещается головка при пробе Барлоу-Ортолани.
Продольное сканирование тазобедренных суставов
Датчик располагают в проекции большого вертела параллельно поясничному отделу позвоночника. Найдите самое глубокое место вертлужной впадины. Отрегулируйте наклон датчика, чтобы линия тела подвздошной кости лежала строго горизонтально (2).
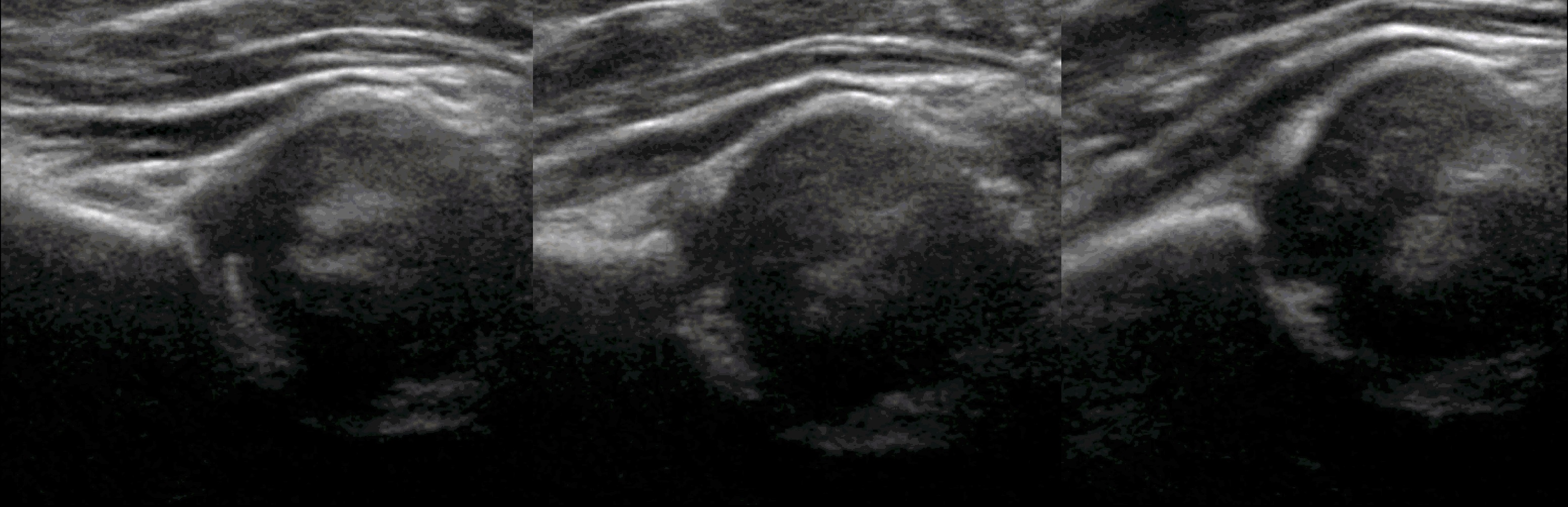
Пока головка бедренной кости хрящевой плотности, имеется акустическое окно для исследования вертлужной впадины. При продольном сканировании документируют по два снимка: первый — обзорный, второй — с линиями и углами.
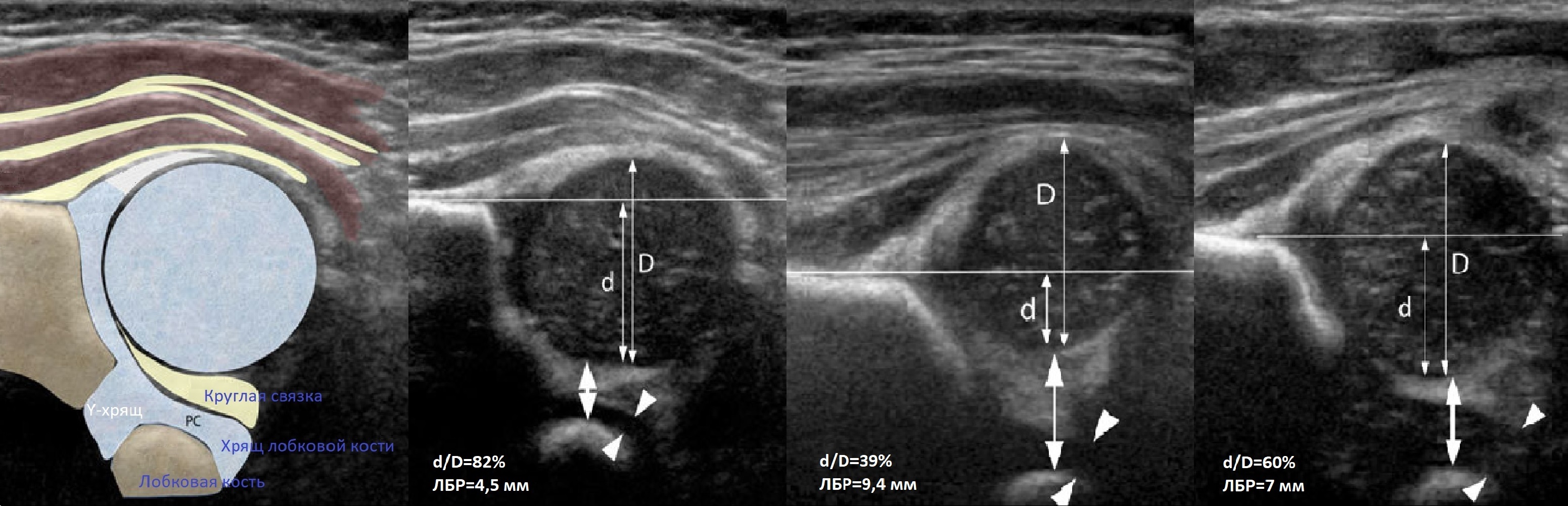
Проведите базовую линию по наружному контуру подвздошной кости и обозначьте головку бедренной кости, аппарат автоматически вычисляет степень костного покрытия головки. Костное покрытие головки в случаях предвывиха 40-50%, подвывиха 6 мм, разница между бедрами >1,5 мм (3). Толстый хрящ лобковой кости считают вариантом нормы (4).
Линии костной (красная) и хрящевой (зеленая) крыши проходят через костный выступ, а так же начало Y-хряща и центр гиперэхогенного кончика суставной губы, соответственно. Степень развития костной крыши определяет ∠α, а хрящевой крыши ∠β.
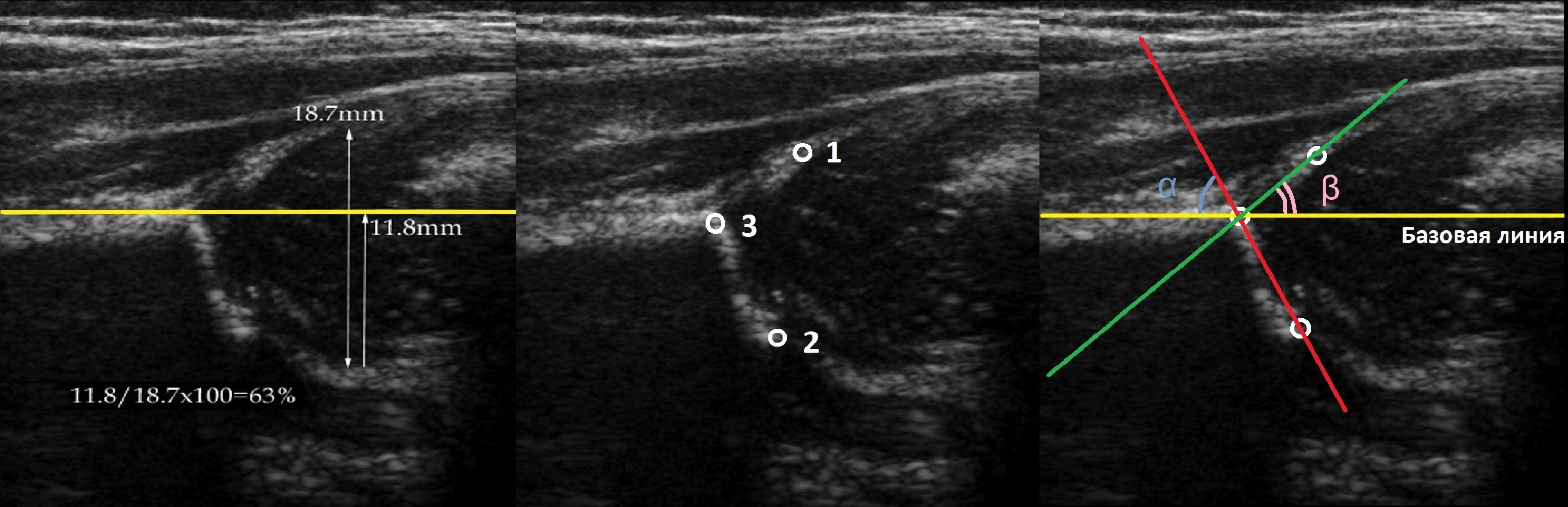
Если край подвздошной кости округлый, костный выступ определяют в точке перехода дуги наружного контура вертлужной впадины в дугу наружного контура подвздошной кости. Обратите внимание, все линии проходят по наружному контуру костей.
Типы тазобедренных суставов по Графу
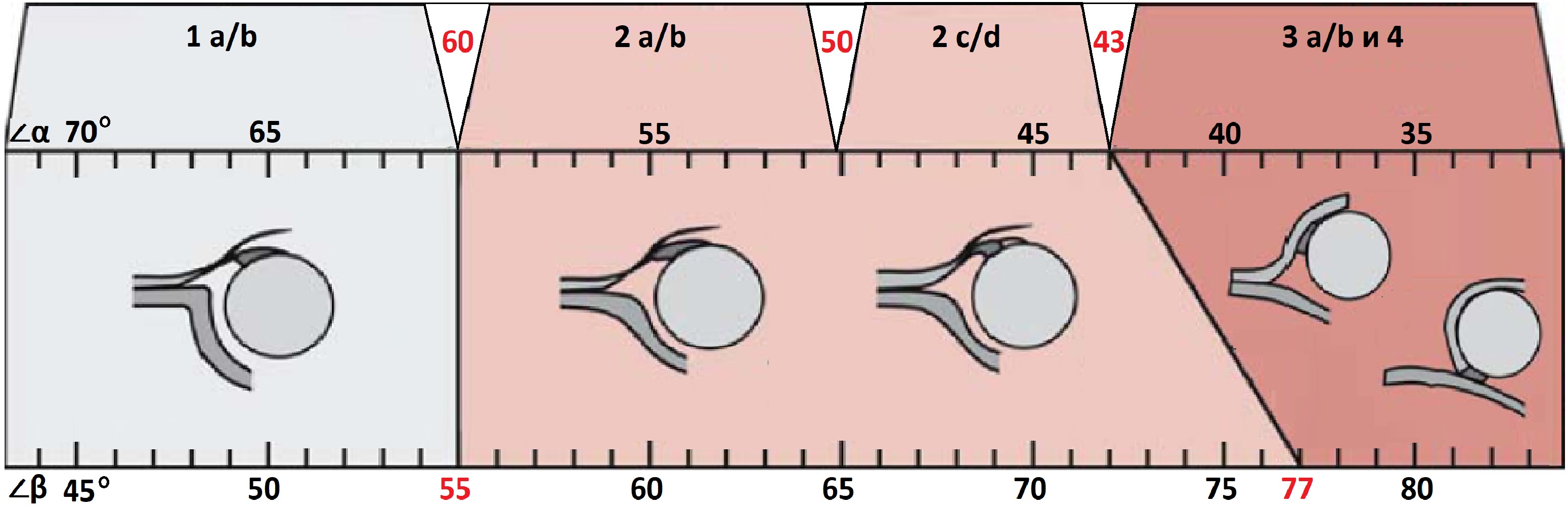
Тип 1: ∠α>60°, костное покрытие головки >50%
1а: ∠β 77°. Костная часть крыши уплощена. Костный выступ закруглен или плоский. Хрящевая крыша расширена. Заключение: Тяжелая дисплазия т/б сустава (тип 2d), предвывих (близко к децентрации головки). Гипсовая повязка на 3 недели, затем стремена Павлика. Контроль УЗИ 1 раз в месяц.
Рентген тазобедренного сустава в детском возрасте
Рентгенодиагностику детям чаще делают для выявления дисплазии тазобедренного сустава. По статистике, это распространённое заболевание встречается у каждого седьмого ребёнка. Причём 80% случаев приходится на девочек. Дисплазия, не вылеченная до годовалого возраста, в конечном счете, приводит к инвалидности. Обнаружение патологии в возрасте до 1 месяца жизни приводит к полному излечению болезни. Однако возможности распознавания болезни у новорождённых ограничены и требуют опыта врача. Поэтому аппаратная диагностика имеет решающее значение для исхода заболевания.
В России рентген тазобедренного сустава – это обязательный метод подтверждения или исключения заболевания. Давайте узнаем, с какого возраста делают рентген сустава детям. Что видно на снимке в норме и при дисплазии. Какие альтернативные методы обследования существуют. Разберёмся во всех этих вопросах.
Что такое дисплазия тазобедренного сустава?
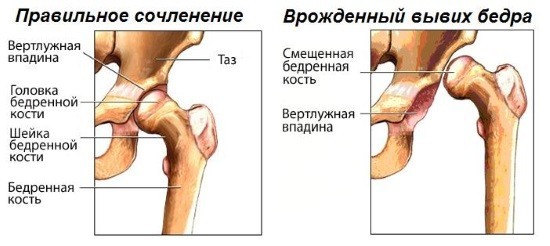
Врождённый вывих бедра – это недоразвитие связок, хрящей сустава и головки бедренной кости. Ребёнок рождается с этой патологией. Причины заболевания по большей части наследственные, но способствующим фактором является многоводие, крупный плод и тазовое предлежание ребёнка. Перенесённые гинекологические заболевания и нарушение функции щитовидной железы у матери также способствуют развитию патологии. Развитию дисплазии способствует также рахит и тугое пеленание новорождённого. В некоторых случаях вывих происходит во время родов при ножном предлежании.
Различают несколько стадий развития дисплазии тазобедренного сустава:
- Предвывих – самая лёгкая степень незрелости суставных тканей. Эта стадия характеризуется нестабильностью сустава, при котором головка бедра может смещаться внутри суставной полости. Предвывих может перейти в подвывих или вывих.
- Стадия подвывиха означает формирование анатомических и морфологических изменений, при котором головка бедра отошла от вертлужной впадины, но не вышла за пределы лимбуса. На этой стадии капсула и круглая связка растянуты, а лимбус выворачивается, теряя основную функцию поддержки. Это и позволяет головке смещаться вверх и в стороны. При правильном лечении возможен благоприятный исход. Прогрессирование болезни приводит к переходу дисплазии в стадию вывиха – самую тяжёлую степень.
- Врождённый вывих – это запущенная стадия дисплазии. Заболевание характеризуется полным выходом головки из вертлужной впадины. Капсула и связки растянуты, лимбус смещён вниз.
В роддоме врач-ортопед осматривает детей для выявления дисплазии сустава, после чего определяет тактику лечения. В этот короткий период у новорожденных детей можно выявить симптом соскальзывания в суставе. Такой признак сохраняется 6–7 дней после рождения ребёнка и проявляется своеобразным щелчком при движении ножек. Клинически установленный диагноз подтверждает рентген тазобедренных суставов у маленьких детей старше трёх месяцев или УЗИ с момента рождения.
Как делают рентген тазобедренного сустава у маленьких детей?
Рентгенографию тазобедренного сустава грудным детям делают в лежачем положении. При этом ножки ребёнка выпрямляют и вытягивают вдоль. Недопустимо, чтобы они были согнуты в коленях или тазобедренных суставах.
Рентгенография новорождённых детей отличается тем, что ножки приводятся к телу и слегка сдвигаются внутрь.
При плотно прижатом тазе к кассете движения малыша не мешают во время съёмки. Область половых органов закрывают свинцовым фартуком для предотвращения нарушения репродуктивной функции. Чтобы гарантировать качество снимка, в идеале малыша следует усыпить перед сеансом.
Рентгенограмма тазобедренного сустава ребёнка в норме и при дисплазии
В норме на снимке врач визуализирует головку бедренной кости, которая находится в специальной выемке – вертлужной впадине. Головка бедра в центре прикрепляется круглой связкой к вертлужной впадине и удерживается капсулой. Вверху головке не даёт сместиться хрящевая пластина – лимбус. Конструкция сустава поддерживается мышцами бедра.
При дисплазии тазобедренного сустава наблюдается задержка развития точек окостенения. При этом ядра окостенения отличаются меньшей величиной и замедленным ростом. На рентгенограмме при подвывихе или вывихе визуализируют вертикальное и латеральное смещение ядер окостенения. У детей в норме точки окостенения у девочек появляются в 4 месяца, а у мальчиков – в 6-месячном возрасте.
Вывих или подвывих происходит и во время родов. Объясняется это тем, что большая часть сустава состоит из хрящевых тканей, которые не обеспечивают полное соответствие суставных поверхностей друг другу. Большая головка бедренной кости не соответствует размерам впадины. Поэтому во время родов происходит смещение головки в вертлужной впадине. В некоторых случаях вывих приводит к разрыву тканей бедра.
Противопоказания для рентгена у детей
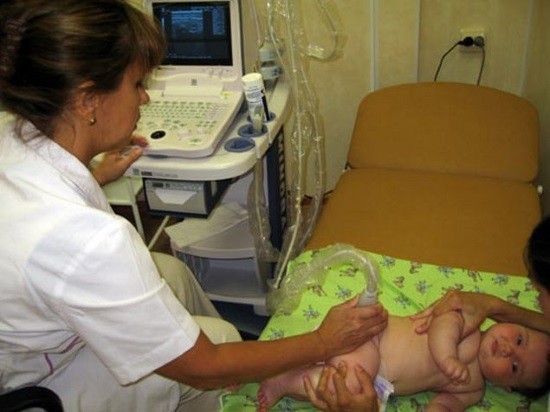
По российским медицинским стандартам рентгенография разрешена детям с 3х-месячного возраста. В период новорожденности безопасную и точную диагностику можно проводить с помощью УЗИ. В исключительных случаях рентген допускается в любом возрасте.
Рентгеновское обследование не проводят в раннем детском возрасте по многим причинам:
- лучевая нагрузка негативно влияет на систему кроветворения и развитие нервных клеток;
- некоторые устаревшие модели рентгеновской аппаратуры изготовлены со стандартной мощностью, не позволяющей регулировать дозу излучения для детей.
Рентген противопоказан детям, страдающим иммунодефицитом из-за угнетения костного мозга. Противопоказан рентген ребёнку, страдающему ювенильным идиопатическим остеопорозом. Для остальных категорий пациентов, при подозрении на дисплазию, рентген является обязательным стандартным методом обследования.
Расшифровка рентгенограммы при дисплазии тазобедренного сустава
На рентгенограмме у грудничка большая часть тканей сустава не видна, потому что состоит из хрящевой ткани. Поэтому для облегчения расшифровки применяют схему Хильгенрейнера. Она получила практическое применение благодаря достоверности интерпретации снимка.
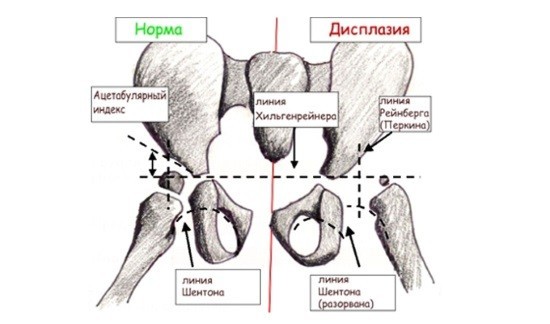
Для этого на рентгенограмме делают разметку из нескольких линий:
- Вертикальную черту проводят через середину крестца.
- Горизонтальная черта Хильгенрейнера проходит по нижним краям подвздошных костей, которые хорошо визуализируются на рентгеновском снимке. Эти крупные кости образуют впадины для тазобедренных суставов.
- Через верхненаружные края подвздошной кости опускают перпендикуляр – черту Перкина.
- Вдоль краёв вертлужной впадины до горизонтальной черты проводят касательную линию. Образовавшийся угол называют ацетабулярным, или углом наклона крыши вертлужной впадины. По некоторым авторам он носит название угла альфа. В норме у новорождённых угол (α) наклона крыши вертлужной впадины 25–29°.
Возрастная норма угла при рентгене тазобедренных суставов у детей:
- 1 год жизни – у девочек 20°, мальчиков 18,4°;
- в 5-летнем возрасте –
УЗИ или рентген? Инструментальные исследования при дисплазии тазобедренных суставов
Поделиться с друзьями
В одной из недавних статей мы рассказали о таком диагнозе, как «дисплазия». Сегодня остановимся подробнее на инструментальных методах исследования тазобедренных суставов, призванных выявить у детей патологию на ранней стадии. Использование этих диагностических аппаратов применительно к грудничкам вызывает множество опасений, особенно если речь заходит о рентгенографии. Так не хочется «облучать» младенца лишний раз.
Необходимость инструментальных исследований
Конечно, можно находиться в плену древних страхов, и беречься от различных волн и лучей. Однако во всем мире то же УЗИ тазобедренных суставов у малышей считается диагностическим стандартом. Это скрининговое исследование проводится в нашей стране всем младенцам в возрасте 1 месяца в рамках обязательного осмотра (такой же подход принят в странах Западной Европы). Рентгенография делается детям старше 3 месяцев или при сомнениях по результатам проведения УЗИ. Оба метода направлены на выявление признаков дисплазии, особенно тщательно обследуются дети из группы риска и малыши с отклонениями по результатам клинических ортопедических тестов.
Своевременное выявление проблемы позволит начать лечение на ранней стадии и добиться успеха с минимально возможными неудобствами для ребенка и его родителей.
УЗИ тазобедренных суставов
Этот метод обследования является безвредным, информативным и наиболее предпочтительным в диагностике дисплазии у младенцев до 3 месяцев. Он позволяет диагностировать дополнительно 23% случаев дисплазии, не выявленных с помощью клинического исследования ортопедом.
Большинство аппаратов УЗИ работает по методике, разработанной австрийским специалистом Р. Графом. Ее суть заключается в выведении на экран коронарной плоскости сустава и построении определенных линий и углов. Отклонение от нормативных значений сигнализирует о наличии проблемы. Результат документируется в виде фотографии, которая затем используется для экспертных заключений и динамического наблюдения. На современных аппаратах можно дополнительно провести допплерометрию и исследовать кровоток в артериях, расположенных у головки бедра. Это позволит специалисту получить больше информации и назначить оптимальное лечение.
Преимуществами УЗИ являются:
- возможность многократного применения без существенного вреда для здоровья (для отслеживания динамики);
- объективность и простота проведения при соблюдении правил и правильной укладке ребенка;
- быстрота осуществления и относительно низкая стоимость исследования.
Особой подготовки малыша к УЗИ тазобедренных суставов не требуется. Однако важно, чтобы он был максимально расслаблен (читай — здоров, накормлен, спокоен), поскольку это позволит более корректно провести обследование.
К сожалению, после 3 месяцев применение УЗ исследования по методу Графа невозможно для выявления дисплазии, поскольку начинает формироваться ядро окостенения в головке бедра. Его тень мешает визуализации и построению необходимых линий и углов. Тем не менее, УЗИ показано и более старшим пациентам при различных травмах, деформациях, болях, отеках и покраснении суставов. Оно позволит обнаружить возможные повреждения и воспаления.
Рентген тазобедренных суставов
Этот метод исследования далеко не так безобиден, как предыдущий, его нужно делать исключительно по показаниям и не чаще, чем раз в квартал. Поэтому если врач в поликлинике направляет на рентген только потому, что аппарат УЗИ в учреждении (или специалист) не в состоянии выдать качественное заключение, лучше поискать клинику с экспертным аппаратом и грамотным сотрудником.
Но если ребенку более 3 месяцев, хрящи начали заполняться кальцием (а ультразвук не способен проходить сквозь кости), то рентген остается единственным методом диагностики дисплазии. Также он иногда применяется при сомнениях в результатах ультразвуковой диагностики. Суть его также заключается в построении определенных линий и трактовке полученных значений.
Для получения корректных снимков необходимо максимально обездвижить ребенка в указанном положении, поэтому рекомендации по подготовке малыша те же, что и для проведения УЗИ. Минимизировать негативное воздействие от облучения можно с помощью защитных элементов, накладываемых на половые органы, торс ребенка. К сожалению, это возможно не всегда, так как специалисту могут понадобиться различные проекции для выявления полной картины.
Также по возможности родителям стоит отдать предпочтение проведению рентгена на современных цифровых аппаратах, которые дают меньшую дозу излучения. В любом случае, обследование, проводимое по строгим показаниям и в соответствии с возможными интервалами, позволяет устранить более серьезное нарушение. Так что причиняемый вред в данном случае оправдан.
Конечно, хочется пожелать читательницам и их детям никогда не сталкиваться с диагнозом «дисплазия», но если это все же случилось, то консультируйтесь со специалистами, принимайте взвешенные решения и своевременно приступайте к лечению малышей. Шансы на успех очень велики!
Норма тазобедренного сустава у грудничков, признаки и лечение дисплазии
Профилактические осмотры не зря показаны всем малышам до года. Это позволяет выявить заболевания на ранних стадиях и вовремя начать лечение, если потребуется. Когда назначают пройти рентген или УЗИ тазобедренных суставов у грудничков, не нужно это игнорировать, процедура абсолютно безболезненная и безвредная. Результатом станет исключение врожденных заболеваний в этой области.
Что становится показанием к проведению процедуры
В профилактических процедуру целях делают всем грудничкам в возрасте 1 месяца. По другим показаниям врач может назначить УЗИ в любое другое время.

В процессе обследования могут быть установлены такие диагнозы, как дисплазия, вывихи или подвывихи. Если на ранних стадиях не выявить проблему и не начать соответствующие лечебные мероприятия, то в последующем возникнут нарушения походки и движений. Возрастает риск развития артрозов и других заболеваний костной системы.
Чаще всего данным нарушениям подвержены дети, которые родились раньше срока или имеют генетическую обусловленность. В группу риска входят и дети при многоплодной беременности, а также рожденные в тазовом предлежании.
Самостоятельно можно заподозрить какие-либо отклонения по следующим признакам:
- одна ножка длиннее другой;
- движения ножками причиняют дискомфорт малышу, ограничения в движениях;
- при отведении ножки в сторону слышен характерный щелчок, хруст;
- кожные складки на обеих ножках не совпадают;
- наблюдается мышечный гипертонус нижних конечностей.
Ультразвуковое обследование непродолжительное, во время него не происходит облучения. За счет звуковых колебаний на монитор передается надежная и достоверная информация о состоянии органов.
Ход обследования
Единственное условие во время проведения процедуры – это нахождение в обездвиженном состоянии. В противном случае будут получены недостоверные результаты. Чтобы малыш лежал спокойно, за 30 минут до процедуры его нужно накормить. Если времени пройдет меньше, то возрастает риск срыгивания. Рекомендовано, чтобы на момент проведения УЗИ ребенок был здоров и его ничего не беспокоило.

Ребенка укладывают на кушетку. На исследуемую область наносят гель, который не вызывает раздражения и других нежелательных реакций. Специальным датчиком, который водится по паховой области, собирается необходимая информация. Потребуется перевернуть ребенка сначала на один бок, потом на другой.
Противопоказаний к проведению УЗИ у грудничков не имеется.
Рентген может быть назначен для уточнения диагноза. Во время процедуры нужно лежать спокойно и обязательно должны быть использованы защитные накладки.
Когда сделан рентген, признаки дисплазии будут выглядеть в виде смещения головки кости бедра от центра впадины, несоответствия размеров впадины и головки, изменения положения поверхности вертлужной впадины.
Показатели нормы и отклонений
Расшифровку данных рентген исследования или УЗИ делает врач-ортопед. На распечатке результата анализа строит геометрические фигуры и производит измерение определенных углов. Существует норма углов. Соотнося с ними полученные данные, можно поставить диагноз.

Норма расшифровки данных в бланке в возрасте 1 месяц должна быть определена прямоугольным выступом вертлужной впадины, в которой находится головка бедра, покрытая губой. Норма значения углов при этом равна следующим цифрам – альфа больше 60 градусов, а бета меньше 55.
Дисплазию определяют по нарушениям, замеченным в костном выступе, вертлужной впадине, головке бедра и ее размещении.
Дисплазия может проявляться тремя степенями тяжести.
- Может быть диагностирован предвывих бедра (1-я степень тяжести). В исследуемой области наблюдается недоразвитие костей и хрящей, при этом мышцы и связки не нарушены и нет смещений головки.
- Подвывих бедра (2-я степень тяжести). В этом случае головка бедренной кости отдаляется от впадины и немного выступает за ее пределы. Значения углов в этом случае будут выглядеть так: альфа – около 45 градусов, бета – около 75. Показано обязательное лечение.
- Если есть вывих, то на УЗИ будет видно, что головка бедренной кости полностью перемещается за пределы впадины, находясь над ней. Показатели будут далеко за пределами нормы углов: альфа равняется 43 градусам, а бета больше 77 градусов. Лечить в большинстве случаев удается только оперативным вмешательством.
Для детей старше 6 месяцев норма показателей будет другой.
Что собой представляет заболевание
На приеме у ортопеда у ребенка разводятся в разные стороны ножки, и если бедра касаются стола, образуя угол в 90 градусов, то это норма.
Очень часто малышам на основе рентген данных ставят диагноз – дисплазия. При раннем обращении к врачу и выполнении всех его рекомендаций диагноз в скором времени может быть исключен. Дисплазия – это заболевание, при котором нарушается норма измерений угла между шейкой бедра и его телом.
В основном это означает врожденную незрелость тазобедренных суставов. Изменяется подвижность головки бедренной кости внутри сустава. Одновременно нарушается развитие соединительной ткани. Если дисплазия установлена уже в родильном доме, то незамедлительно нужно вставать на учет к врачу-ортопеду. Он проведет дополнительное обследование, назначит УЗИ. Если ребенку больше 6 месяцев, то назначают рентген суставов.
О дисплазии свидетельствует неправильное расположение кожных складок и их глубина. Врач осматривает складки под ягодицами, коленями и в паху.

В легких случаях дисплазии назначают массаж и специальную гимнастику. В более серьезных случаях лечить удается с помощью специальных приспособлений: шины Фрейка или стремена Павлика.
Исправление патологии
Лечение назначают даже в тех случаях, когда при внешнем осмотре признаки отсутствуют, а на рентгеновском снимке видны отклонения.
Лечение может предполагать консервативные методы борьбы с патологическими изменениями тазобедренных суставов:
- широкое пеленание позволяет самостоятельно вправить вывих, при этом движения остаются свободными;
- стремена Павлика при дисплазии помогают отводить ножки при их сгибании;
- использование гипсовых повязок;
- физиотерапия (массаж, электрофорез, иглорефлексотерапия, ультразвук).

Если все эти методы не оказываются эффективными, лечение продолжают оперативным методом. Используют два вида операции: открытое вправление вывиха бедра и эндоскопическое лечение.
Массаж имеет свои особенности, которые стоит учитывать родителям при его проведении в домашних условиях.
- Первые минуты массаж должны сопровождаться легкими поглаживаниями наружной части бедра, колена, голени, стопы.
- Массаж продолжают движения-растирания. Прикосновения становятся усиленными, особенно в области мышц, связок и сухожилий. Можно делать кругообразные растирания.
- Массаж распространяется и на область спины. Движения тоже начинают с поглаживаний, медленно передвигаясь к ягодицам и задней поверхности бедра. Можно включить поколачивания.
Массаж не должен включать сильных надавливаний. Нельзя затрагивать область, где располагаются лимфатические узлы.

Лечение сопровождается периодическим проведением рентген исследования. Даже если проблема устранена и лечение окончено, не стоит бросать делать массаж и гимнастические упражнения. Обязательно нужно соблюдать специальный двигательный режим.














