Узелковый полиартериит системное заболевание бьющее по суставам
Узелковый полиартериит — системное заболевание, бьющее по суставам
 Узелковый полиартериит – системное заболевание, которое поражает мелкие и средние артерии и ведет к патологическому изменению суставов, мягких тканей, а также внутренних органов и их систем.
Узелковый полиартериит – системное заболевание, которое поражает мелкие и средние артерии и ведет к патологическому изменению суставов, мягких тканей, а также внутренних органов и их систем.
Эта болезнь, которую также называют узелковым периартериитом, сопровождается воспалением и некрозом всех слоев сосудистых стенок, образованием тромбов и аневризм.
Причины и патогенез заболевания
Причины узелкового пилиартериита до конца не выяснены. В настоящее время двумя основными факторами возникновения заболевания считаются перенесенные человеком вирусные инфекции (в особенности – вирус гепатита B) и прием некоторых лекарственных препаратов.
Запустить механизм развития патологии могут также вакцинация, переохлаждение, облучение солнечной радиацией. Вышеуказанные факторы провоцируют образование комплексов антител, которые циркулируют по кровеносным сосудам и откладываются на эндотелии артерий, вызывая аутоиммунное воспаление.
Сформированные иммунные комплексы активируют комплемент, в результате чего происходит прямое поражение сосудистой стенки, а также выделение хемотаксических веществ. Данные вещества притягивают в пораженный участок артерии нейтрофилы, которые захватывают и переваривают иммунные комплексы. Этот процесс сопровождается высвобождением лизосомных ферментов, разрушающих сосуд.
Нейтрофилы обладают способностью активно прилипать к сосудистой стенке и в присутствии комплемента выделять активные кислородные радикалы. Если это происходит, поражение артерий ещё более усугубляется. Ситуацию осложняет и тот факт, что эндотелий воспаленного сосуда начинает вырабатывать факторы, способствующие свертыванию крови и образованию тромбов.
Особенности клинической картины
Узелковый полиартериит не имеет характерных симптомов, что в большинстве случаев затрудняет постановку диагноза. На начальной стадии заболевания практически у 100 % пациентов отмечаются следующие проявления:
- лихорадка (повышение температуры тела до 38-40 градусов может иметь постоянный или периодический характер);
- быстрое и значительное снижение веса (возможна потеря до 30-40 кг за один-два месяца);
- мышечные боли (особенно ощутимы в икроножных мышцах);
- боли в суставах (чаще всего – в крупных);
- общая слабость, затуманенное создание, прострация.
В течение следующих нескольких недель начинают проявляться частные симптомы заболевания, которые зависят от того, где именно расположены пораженные сосуды:
- при заболевании сосудов почек у пациента наблюдается гипертензия, в моче обнаруживается белок и кровь;

- поражение сердечных артерий проявляется болями, нарушением ритма и проводимости;
- при повреждении сосудов головного мозга и нервных окончаний отмечаются головные боли, головокружения, судороги, нарушения психики и речи, слабость конечностей, отсутствие рефлексов, парезы, параличи;
- для полиартериита сосудов, расположенных в брюшной полости, характерны нарастающие боли в животе, рвота, тошнота, диарея, анорексия;
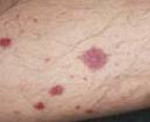
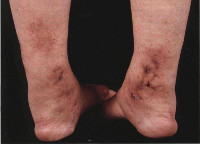
- при воспалении сосудов кожи могут наблюдаться такие симптомы, как крапивница, сыпь, мраморность покровов, подкожные бугорки, язвенно-некротические очаги;
- полиартериит сосудов легких проявляет себя бронхоспазмами, кашлем, инфильтрацией тканей;
- поражение суставных артерий провоцирует артралгии и артриты (преимущественно нижних конечностей).
Начало узелкового полиартериита может проходить в острой или подострой форме. В дальнейшем заболевание чаще всего развивается стремительно, однако встречается и прогрессирующее течение с обострениями. При отсутствии лечения улучшения и ремиссии возможны, однако в целом состояние пациентов характеризуется как тяжелое.
Диагностические критерии
Диагноз ставится на основании имеющихся предпосылок к развитию заболевания (непереносимость лекарств, наличие в организме вируса гепатита B), характерного разнообразия симптомов и лабораторных данных.
Выделяют десять диагностических критериев заболевания:
- Снижение веса на 4 кг и более, не являющееся результатом изменения рациона питания.
- Появление на коже туловища и конечностей сетчатого рисунка.
- Боли в яичках, причиной которых не являются травмы или другие заболевания.
- Мышечные боли, слабость мышц, чаще всего наблюдаемые в нижних конечностях.
- Невриты.
- Повышенное артериальное давление.
- Увеличение содержания креатинина и мочевины в крови.
- Обнаружение вируса гепатита B или соответствующих антител.
- Аневризмы и непроходимость сосудов, не вызванные атеросклерозом.
- Наличие нейтрофилов в стенках артерий, обнаруженное при биопсии.

Если у пациента обнаруживается три или более вышеуказанных критерия, это позволяет поставить ему диагноз «узелковый полиартериит».
Методы терапии
Основным методом лечения узелкового периартериита является назначение высоких доз кортикостероидов и иммунодепрессантов. Такая терапия в большинстве случаев способствует устранению лихорадки, уменьшению мышечных и составных болей, улучшению аппетита и общего самочувствия больного. Также удается достичь регресса поражений кожи и органов, вызванных болезнью
После того, как признаки заболевания будут устранены, можно постепенно снижать дозу назначаемых препаратов. Если результаты лечения положительны, терапия продолжается на протяжении года. Полностью прекратить прием препаратов возможно лишь в том случае, если состояние устойчивой ремиссии будет сохраняться в течение полугода.
В качестве вспомогательного лечения по необходимости больным назначают сердечные и гипотензивные препараты, антибиотики, рекомендуют ограничить потребление жидкости и соли. В некоторых случаях может потребоваться хирургическое вмешательство.
Последствия и прогноз
Узелковая болезнь опасен серьезными повреждениями органов и систем. В зависимости от расположения пораженных сосудов у пациентов могут развиться следующие осложнения:
- при заболевании сосудов почек – почечная недостаточность, ухудшение зрения или его полная потеря вследствие сильной гипертензии;
- при поражении сердечнососудистой системы – сердечная недостаточность, инфаркт миокарда;
- при поражении нервной системы – нарушение мозгового кровообращения, очаговые изменения мозга.
- при поражении сосудов брюшной полости – язвы, внутренние кровотечения, перетонит, некрозы и инфаркты печени и селезенки;
- при поражении легких – сосудистая пневмония, дыхательная недостаточность.
Кроме того, при любой из форм полиартериита существует риск тромбозов и разрыва аневризм.
 В плане прогноза одной из наиболее благоприятных форм заболевания является кожная. При локализованных повреждениях желчного пузыря, молочных желез и аппендикса шанс на излечение также высок. При тяжелых поражениях сердца, центральной нервной системы, почек, а также при патологиях сразу нескольких органов и систем прогноз неблагоприятен.
В плане прогноза одной из наиболее благоприятных форм заболевания является кожная. При локализованных повреждениях желчного пузыря, молочных желез и аппендикса шанс на излечение также высок. При тяжелых поражениях сердца, центральной нервной системы, почек, а также при патологиях сразу нескольких органов и систем прогноз неблагоприятен.
Летальные исходы при узелковом полиартериите чаще всего отмечаются в первые три месяца болезни. Самыми распространенными причинами смерти являются сердечная и почечная недостаточность, разрывы артерий сердца, мозга и почек, некроз и перфорация кишечника.
В отсутствие лечения продолжительность жизни больных составляет в среднем от 5 до 24 месяцев. Уровень пятилетней выживаемости в таких случаях составляет менее 20%. При своевременном оказании медицинской помощи прогноз более благоприятен. Современная терапия помогает остановить прогрессирование заболевания, перевести его в состояние ремиссии, а в некоторых случаях – добиться полного излечения. У больных, проходящих лечение, пятилетняя выживаемость достигает 80%.
Профилактические меры включают в себя назначение медицинских препаратов с учетом лекарственной непереносимости, контролируемое и обоснованное введение вакцин и сывороток, защита от инфекций, а также исключение факторов, которые могут провоцировать развитие аутоиммунных заболеваний (переохлаждение, облучение солнечной радиацией, аборты).
Узелковый периартериит
Узелковый периартериит – системный васкулит, характеризующийся воспалительно-некротическим поражением стенок мелких и средних висцеральных и периферических артерий. Клиника узелкового периартериита начинается с лихорадки, миалгии, артралгии, к которым присоединяются тромбангиитический, кожный, неврологический, абдоминальный, кардиальный, легочной, почечный синдромы. Для подтверждения диагноза узелкового периартериита проводится морфологическое исследование кожных биоптатов. В лечении используются кортикостероиды, иммунодепрессанты, цитостатики. Прогноз узелкового периартериита во многом определяется тяжестью поражения внутренних органов.
Общие сведения
Узелковый периартериит относится к патологиям с неясной этиологией. Рассматривается роль вирусной инфекции (в т. ч. гепатита В) в развитии узелкового периартериита; при этом пусковыми факторами могут являться вакцинация, введение сывороток, лекарств, инсоляция или переохлаждение. В ответ на этиофакторы развивается гиперергическая реакция с образованием иммунных комплексов, которые фиксируются в стенках сосудов и вызывают в них аутоиммунное воспаление. Эти процессы сопровождаются выделением эндотелием поврежденных сосудов факторов повышенного свертывания и тромбообразования. Узелковым периартериитом болеет преимущественно мужское население от 30 до 50 лет.



Классификация узелкового периартериита
Выделяют классический (с почечно-висцеральной либо почечно-полиневритической симптоматикой), астматический, кожно-тромбангиитический и моноорганный варианты клинического развития узелкового периартериита. Доброкачественное развитие узелкового периартериита отмечается при кожной форме без висцеропатий. Пациенты сохранны в соматическом и социальном плане; ремиссии стойкие, однако возможны обострения васкулита.
Медленное прогрессирование характерно для тромбангиитического варианта узелкового периартериита. При этом может отмечаться артериальная гипертензия, периферические невриты, микроциркуляторные нарушения в конечностях. Рецидивирующий узелковый периартериит провоцируется отменой или понижением дозировки цитостатиков, глюкокортикоидов, лекарственной аллергией, инфекцией, охлаждением.
Стремительное прогрессирование узелкового периартериита сопряжено с поражением почек и злокачественной формой артериальной гипертензии. В редких случаях болезнь развивается молниеносно, приводя к гибели пациента через 5-12 месяцев. В клинике узелкового периартериита выделяют активную, неактивную и склеротическую фазы.
Симптомы узелкового периартериита
При узелковом периартериите отмечается высокая волнообразная лихорадка, снижающаяся в ответ на прием глюкокортикоидов или аспирина, похудание вплоть до кахексии, адинамия, слабость. Для кожных покровов характерна бледность, мраморность оттенка, появление сетчатого ливедо, кожных сыпей (эритематозных, пятнисто-папулезных, геморрагических, некротических), подкожных узелков в области предплечий, голеней, бедер.
Мышечно-суставные проявления при узелковой периартериите включают миалгии, слабость, болезненность, атрофию мышц; полиартралгии, мигрирующие артриты крупных суставов. Почечный симптомокомплекс у 70-97% пациентов с узелковым периартериитом протекает с сосудистой нефропатией: микрогематурией, протеинурией, цилиндрурией, скорым развитием почечной недостаточности. Возможными исходами являются разрывы аневризмы сосудов почек, инфаркт почки.
Синдром кардио-васкулярной недостаточности включает развитие коронаритов, ведущих к стенокардии и инфаркту миокарда, миокардитов, кардиосклероза, нарушений проводимости, аритмий, недостаточности митрального клапана. Характерным кардио-васкулярным проявлением узелкового периартериита служит артериальная гипертензия. При поражении легких развиваются легочный васкулит и интерстициальная пневмония, проявляющиеся кашлем, одышкой, кровохарканьем, торакалгией, дыхательными шумами и хрипами, инфарктами легких.
Поражения ЖКТ при узелковом периартериите протекает с тошнотой, диареей, болями в эпигастрии. При осложненном варианте возможно развитие панкреонекроза, желтухи, прободных язв желудка и 12п. кишки, кровотечений. Вовлеченность нервной системы проявляется асимметричной полиневропатией: мышечной атрофией, болезненностью в проекции нервных стволов, парестезией, парезами, трофическими расстройствами. В случае тяжелых поражений вероятно возникновение инсультов, менингоэнцефалитов, эпилептиформных приступов.
Зрительные нарушения при узелковом периартериите выражаются злокачественной ретинопатией, аневризматическими расширениями сосудов глазного дна. Нарушения периферического кровоснабжения конечностей вызывают ишемию и гангрену пальцев. При поражениях эндокринного аппарата отмечаются орхиты и эпидидимиты, дисфункции надпочечников и щитовидной железы.
Вариант астматического узелкового периартериита протекает с упорными приступами бронхиальной астмы, кожными проявлениями, лихорадкой, артралгиями и миалгиями. Доминирующими проявлениями кожно-тромбангитической формы узелкового периартериита служат узелки, ливедо и геморрагическая пурпура. Для подкожных узелков характерно расположение вдоль сосудистых пучков конечностей. Эта симптоматика развивается на фоне миалгий, лихорадки, потливости, похудания. Узелковый периартериит, протекающий по моноорганному типу, характеризуется висцеропатиями и устанавливается после гистологического исследования биоптата или удаленного органа.
Осложненные формы узелкового периартериита могут сопровождаться развитием инфарктов и склероза органов, разрывом аневризм, прободением язв, гангреной кишечника, уремией, инсультом, энцефаломиелитом.
Диагностика узелкового периартериита
В общеклиническом анализе мочи определяется микрогематурия, протеинурия и цилиндрурия; в крови – признаки нейтрофильного лейкоцитоза, гипертромбоцитоза, анемии. Изменения биохимической картины крови при узелковом периартериите характеризуются увеличением фракций γ- и α2-глобулинов, сиаловых кислот, фибрина, серомукоида, СРП.
Для уточнения диагноза при узелковом периартериите проводят биопсию. В кожно-мышечном биоптате брюшной стенки или голени выявляется воспалительная инфильтрация и некротические изменения сосудистых стенок. При узелковом периартериите в крови часто определяется HBsAg либо антитела к нему. При осмотре глазного дна обнаруживаются аневризматические изменения сосудов. УЗДГ сосудов почек определяет их стенозирование. При обзорной рентгенографии легких прослеживается усиление легочного рисунка и его деформация. Для диагностики кардиопатий проводится ЭКГ, УЗИ сердца.
К большим диагностическим критериям узелкового периартериита относится наличие поражений почек, абдоминального синдрома, коронарита, полиневрита, бронхиальной астмы с эозинофилией. Дополнительными (малыми) критериями служат миалгии, лихорадка, похудание. При диагностике узелкового периартериита учитываются три больших и два малых критерия.
Лечение узелкового периартериита
Терапия отличается непрерывностью и длительностью (до 2-3-х лет), комплексностью и индивидуальным подбором средств. С учетом формы болезни она проводится совместными усилиями ревматолога, кардиолога, нефролога, пульмонолога и других специалистов. Течение ранних и неосложненных форм узелкового периартериита может быть скорректировано кортикостероидной терапией преднизолоном с повтором курсов 2-3 раза в год. В перерыве между кортикостероидными курсами назначают препараты пиразолонового ряда (бутадион) или ацетилсалициловую к-ту.
При узелковом периартериите, осложненном злокачественной гипертензией или нефротическим синдромом, производят назначение иммунодепрессоров-цитостатиков (азатиоприна, циклофосфана). Коррекция синдрома ДВС и гипертромбоцитоза включает терапию гепарином, пентоксифиллином, дипиридамолом. Биопрепараты, блокирующие ФНО (инфликсимаб, этанерсепт), позволяют быстро добиться уменьшения воспаления.
При хроническом узелковом периартериите, протекающем с мышечной атрофией или невритами, проводятся ЛФК, гидротерапия, массаж. Методики экстракорпоральной гемокоррекции (плазмаферез, гемосорбция, криоаферез) снижают выраженность аутоиммунных реакций и вязкость крови благодаря удалению из кровотока ЦИК, аутоантител, излишних факторов тромбообразования.
Прогноз и профилактика узелкового периартериита
Течение узелкового периартериита неблагоприятно в плане прогноза. Тяжелые сосудистые поражения (синдром почечной недостаточности, артериальной гипертензии, церебральных расстройств, тромбозы, перфоративные осложнения и т. д.) могут приводить к летальному исходу. Ремиссия и остановка прогрессирования узелкового периартериита достигается у 50% пациентов.
В профилактические задачи входит учет лекарственной непереносимости, обоснованное и контролируемое проведение иммунизации, переливания препаратов крови, защита от инфекций.
Узелковый полиартериит (УПА)
(Полиартериит; узелковый периартериит)
, MD, Cleveland Clinic Lerner College of Medicine at Case Western Reserve University
Может поражаться любой орган, но обычно это не легкие.
Узелковый полиартериит может развиваться стремительно с летальным исходом, либо постепенно.
Симптомы различаются в зависимости от пораженного органа.
Для подтверждения диагноза проводится биопсия пораженной артерии.
Своевременное лечение кортикостероидами, другими препаратами, способными угнетать функции иммунной системы, либо совместный прием таких лекарственных средств позволяет отдалить или предотвратить смертельный исход.
Узелковый полиартериит чаще всего развивается у больных среднего возраста, обычно после 50 лет, но может встречаться в любом возрасте. Это редкое заболевание.
Причина его не установлена, но принято считать, что провоцирующим фактором выступают определенные вирусные инфекции (например, гепатит В или в редких случаях гепатит C) или лекарственные препараты. Приблизительно 20 % пациентов с узелковым полиартериитом больны гепатитом В или C. Заболевание может стать следствием приема лекарственных препаратов, но чаще всего провоцирующий фактор не установлен.
Чаще всего поражение затрагивает почки, кожу, нервы, суставы, мышцы и пищеварительный тракт. Кроме того, часто наблюдается поражение печени и сердца.
Симптомы
Поначалу течение заболевания может быть легким, но впоследствии наблюдается резкое ухудшение с возможным летальным исходом в течение нескольких месяцев, или же происходит постепенное нарастание тяжести заболевания и его переход в хроническую инвалидизирующую болезнь. Возможно поражение любого органа или группы органов. Однако обычно легкие не поражаются. Симптомы зависят от пораженного органа и тяжести повреждения. Изредка заболевание поражает только один орган (например, кишечник) или нерв. Поначалу у больных могут присутствовать общие симптомы. Возможно плохое самочувствие, усталость и жар. Случается потеря аппетита и снижение массы тела. Распространенными симптомами является ночная потливость и общая слабость.
Другие симптомы развиваются при повреждении артерий, обеспечивающих приток крови к органу, и недостаток крови приводит к нарушениям функций такого органа. Таким образом, симптомы могут различаться, в зависимости от органа, который затронут патологическим процессом:
Суставы: Боль в мышцах, чувствительность и слабость; боль в суставах (общая) и воспаление суставов (артрит)
Почки: Повышенное артериальное давление, кровь в моче, возможная почечная недостаточность вследствие накапливания в крови токсичных соединений и сниженные объемы мочи
Пищеварительный тракт: Сильная боль, диарея с кровью, тошнота, рвота и проникающие повреждения (перфорации) стенки кишечника
Сердце: Боль в груди (стенокардия), сердечные приступы и сердечная недостаточность ( Краткие сведения об ишемической болезни сердца (ИБС))
Головной мозг: Головные боли, судорожные припадки и инсульты
Нервы: Очаговое онемение, покалывание, слабость или паралич рук или ног
Печень: Поражение печени
Кожа: Синюшность или покраснение кожи пальцев рук или ног, изредка язвочки на коже
Гениталии: Боль и чувствительность яичек и их воспаление (орхит)
В ряде случаев повреждение органа необратимо, и некоторые или все органы утрачивают свою функцию. При ослабленной стенке артерии возможен ее разрыв, вызывающий внутреннее кровотечение. Такие состояния, как сердечный приступ, могут возникать через продолжительное время после лечения воспалительного процесса.
Диагностика
Диагностика узелкового полиартериита может быть затруднена. Врачи подозревают наличие узелкового полиартериита при определенном сочетании симптомов и результатов анализа крови. Например, такое подозрение возникает при развитии у ранее здорового человека средних лет различных сочетаний симптомов, среди которых жар неустановленного происхождения, определенный комплекс признаков повреждения нервов (например, трудности с поднятием стопы или сгибанием руки в запястье), язвочки на коже, боль в животе или конечностях, боль в суставах или мышцах, а также стремительно развивающееся повышение артериального давления.
Для подтверждения диагноза врачи могут отобрать небольшой образец ткани пораженного органа для его обследования под микроскопом (биопсия). Врачи могут провести электромиографию и исследования нервной проводимости, чтобы определить участок мышечной или нервной ткани для проведения биопсии. Для выявления патологических изменений, например сужений или расширений (аневризм) в стенках пораженных артерий, проводят артериографию (ангиографию артерий) или иногда магнитно-резонансную ангиографию. Принцип артериографии заключается в получении снимков после инъекции красителя, видимого при воздействии рентгеновских лучей (рентгеноконтрастное вещество). Подтверждение диагноза с помощью магнитно-резонансной томографии менее вероятно, чем при ангиографии.
Прогноз
При отсутствии лечения вероятность выживания при узелковом полиартериите в течение 5 лет составляет менее 15 %. В случае проведения необходимого лечения вероятность выживания при узелковом полиартериите в течение 5 лет превышает 80 %. Прогноз менее благоприятен при поражении почек, пищеварительного тракта, головного мозга или нервов.
Узелковый полиартериит (болезнь куссмауля-мейера) трудный диагноз в практике врача-терапевта Текст научной статьи по специальности « Клиническая медицина»
Аннотация научной статьи по клинической медицине, автор научной работы — Логвиненко С. И., Ефремова О. А., Придачина Л. С., Щербань Э. А., Романова А. В.
Узелковый полиартериит (УП) относится к группе системных васкулитов, поражающих артерии мелкого и среднего калибра. Для него характерно воспаление сосудистой стенки с развитием аневризм и тромбозов. Длительное течение вовлекает в процесс сосуды всего организма, вызывая поражение почек, сердца, суставов, кожи, нервной системы, желудочно-кишечного тракта. Ранняя диагностика и правильное современное лечение позволяют достичь клинической ремиссии и повысить качество жизни таких пациентов, увеличить ее продолжительность.
Похожие темы научных работ по клинической медицине , автор научной работы — Логвиненко С. И., Ефремова О. А., Придачина Л. С., Щербань Э. А., Романова А. В.
Текст научной работы на тему «Узелковый полиартериит (болезнь куссмауля-мейера) трудный диагноз в практике врача-терапевта»
УЗЕЛКОВЫЙ ПОЛИАРТЕРИИТ (БОЛЕЗНЬ КУССМАУЛЯ-МЕЙЕРА) – ТРУДНЫЙ ДИАГНОЗ В ПРАКТИКЕ ВРАЧА-ТЕРАПЕВТА
С.И. ЛОГВИНЕНКО1, О.А. ЕФРЕМОВА1 Л.С. ПРИДАЧИНА2, Э.А. ЩЕРБАНЬ1 А.В. РОМАНОВА1, АА СВИРИДОВ1
‘Белгородский государственный национальный исследовательский университет
2)МБУЗ «Городская больница №2» e-mail: efremova.bgu@gmail.com
Узелковый полиартериит (УП) относится к группе системных васкулитов, поражающих артерии мелкого и среднего калибра. Для него характерно воспаление сосудистой стенки с развитием аневризм и тромбозов. Длительное течение вовлекает в процесс сосуды всего организма, вызывая поражение почек, сердца, суставов, кожи, нервной системы, желудочно-кишечного тракта. Ранняя диагностика и правильное современное лечение позволяют достичь клинической ремиссии и повысить качество жизни таких пациентов, увеличить ее продолжительность.
Ключевые слова: узелковый полиартериит, некротизирующий панваскулит, ультразвуковая допплерография.
Системные васкулиты – гетерогенная группа заболеваний, основным морфологическим признаком которых является воспаление сосудистой стенки, а клинические проявления зависят от типа, калибра, локализации пораженных сосудов и активности системного воспаления. Пик заболеваемости приходится на возраст 46- 50 лет, мужчины болеют в 1,5 чаще, чем женщины. Началу болезни нередко предшествует инсоляция, вакцинация, роды, приём лекарственных препаратов (сульфаниламидов, препаратов йода, витаминов группы В). Большое значение в возникновении УП придают ИВУ-инфекции: 30- 70% больных УП инфицированы ИБУ с наличием в сыворотке крови маркёров репликации вируса. УП также может быть ассоциирован с инфекциями другими вирусами – ВИЧ, цитомегаловирусом, парвовирусом В-19, ИТЬУ-1, ИСУ. Основными патогенетическими механизмами считается отложение в сосудистой стенке иммунных комплексов (ИК), ведущее к активации системы комплемента и хемотаксису нейтрофилов, развитию фибриноидного некроза. Максимальным повреждающим действием обладают ИК, содержащие HBsAg и антитела
Сегментарный некротизирующий панваскулит артерий мышечного типа (чаще в области бифуркации) приводит к образованию множественных аневризм, сосудистому тромбозу (с развитием инфаркта почки), окклюзии поражённых сосудов. Разрыв аневризмы сопровождается массивным ре-троперитонеальным или интраперитонеальным кровотечением. Активация РААС вследствие ишемии почек приводит к артериальной гипертензии. Повреждение сосудов способствует гиперкоагуляции с образованием тромбов и развитию ДВС- синдрома. Решающее значение в диагностике УП принадлежит детальному обследованию пациента с выявлением патогномоничных симптомов. Необходимость ранней диагностики продиктована потребностью в агрессивной терапии до развития поражения жизненно важных органов.
Клиническая картина УП отличается значительным полиморфизмом: широко варьирует от вовлечения одного органа (например, кожи) до фульминантно протекающего полисиндромного заболевания. Клинические проявления УП, ассоциированного с ИБУ, и при его отсутствии сходны. Заболевание, как правило, начинается постепенно. Острое начало характерно для УП лекарственного генеза. Для ранней стадии типичны лихорадка с проливными потами, снижение массы тела, вплоть до прогрессирующей кахексии, миалгии (прежде всего в икроножных мышцах).
Поражение почек относится к прогностически неблагоприятным признакам, развивается вследствие вовлечения почечных артерий, редко клубочков почки. Наиболее частыми признаками поражения почек является умеренная протеинурия ( Не можете найти то, что вам нужно? Попробуйте сервис подбора литературы.
ритическому типу в виде «носков». Мышечная сила тыльного сгибания 4 балла (в норме 5 баллов). В позе Ромберга – сенситивная атаксия.
• Из-за выраженных болей в икроножных мышцах было решено провести биопсию кожи и
мышц голеней. При биопсии обнаружено:в препарате кожа с отеком дермы и очагами фибриноидного некроза. Продуктивные васкулиты. В одном из полей зрения артериола с фибриноидным некрозом стенки и крупноклеточной инфильтрацией, которая распространяется перивазально. Заключение: данная морфологическая картина может соответствовать узелковому полиартерииту.
• УЗИ органов брюшной полости: гепатомегалия.
• Анализ крови на HBsAg от 4. 02.2014г.: отрицательно.
• Артериография сосудов нижних конечностей: аневризмы и окклюзии артерий нижних ко-
При обследовании у пациентки обнаружены 8 критериев УП из 10.
В результате проведенного обследования выставлен диагноз: узелковый полиартериит, подо-строе течение, активность II; в дебюте лихорадка, мышечно-суставной синдром, острая воспалительная восходящая полинейропатия. Гипертоническая болезнь II степени, 2 стадии, риск IV.
Была назначена терапия: метотрексат 10 мг в/м, пульс-терапия метилпреднизолоном по 500 мг/сут., 3 дня и перорально по 30 мг/сут., с постепенным снижением до поддерживающей дозы 4 мг/сут., фолиевая кислота по 1 таблетке 3 раза в день, курантил 0,025 по 1 таблетке 3 раза в день, пен-токсифиллин 5,0 в/в в 200,0 мл 0,9% физиологического раствора, эналаприл по 1 мг/2 раза в день, варфарин 2,5 мг под контролем МНО.
В результате проводимой терапии состояние больной улучшилось: уменьшились боли в суставах и икроножных мышцах, одышка, отеки на ногах, больная стала обслуживать себя.
Таким образом, узелковый полиартериит – тяжелое системное заболевание с разнообразными клиническими появлениями и вариантами начала и неблагоприятным прогнозом. Современные методы лечения в виде назначения цитостатиков и гормонов позволяют достичь клинической ремиссии и повысить качество жизни таких пациентов, увеличить ее продолжительность.
1. Ярыгин, Н.Е. Системные аллергические васкулиты / Н.Е. Ярыгин, В.А. Насонова, Р.Н. Потехина // М.: Медицина. – 1980. – С. 105 – 127.
2. Насонов, Е.Л. Ревматология: Клинические рекомендации. Системные васкулиты/ под редакцией академика РАМН Е.Л. Насонова. – М: ГЭОТАР – Медиа, 2005. – С. 203 – 213.
POLYARTERITIS NODOSA (KUSSMAUL-MAIER DISEASE) – THE DIFFICULT DIAGNOSIS IN THE PRACTICE OF PRACTITIONER
Polyarteritis nodosa refers to a group of systemic vasculitis affecting arteries of small and medium caliber. It is characterized by inflammation of the vascular wall with the development of aneurysms and thrombosis. Long duration of the process involves the whole body blood vessels, causing damage to the kidneys, heart, joints, skin, nervous system and gastrointestinal tract. Earlier diagnosis and proper and modern treatment can achieve the clinical remission and improve the quality of life of these patients, to increase its duration.
Key words: temporal arteriitis, necrotizing panangiitis, Doppler ul-2)Belgorod Regional Hospital №2 trasound.
Узелковый полиартериит (УПА)
(полиартериит, узелковый периартериит)
, MD, MPH, Cleveland Clinic
Last full review/revision September 2017 by Alexandra Villa-Forte, MD, MPH
Узелковый полиартериит (УПА) встречается редко (от 2 до 33 случаев на миллион). В основном эта болезнь поражает людей среднего возраста, заболеваемость увеличивается с возрастом и достигает пика в 50-60 лет.
Этиология
В большинстве случаев этиология заболевания неизвестна. Примерно у 20% больных выявляется гепатит В или С.
Причина узелкового полиартериита неизвестна, но, вероятно, в развитии болезни участвуют иммунные механизмы. Вариабельность клинических и морфологических признаков указывает на существование многих патогенетических механизмов. Развитие УПА может быть связано с медикаментозной терапией. Предрасполагающий антиген обычно не выявляется. У пациентов с определенными видами лимфом, лейкозов, РА или синдромом Шегрена может развиться системный васкулит, сходный с УПА (иногда называемый вторичным УПА).
Патофизиология
УПА характеризуется сегментарным трансмуральным некротизирующим воспалением артерий мышечного типа, наиболее часто в участках бифуркаций. В отличие от других васкулитов при УПА не вовлекаются посткапиллярные венулы и вены. Обычно имеются изменения на всех стадиях развития. На ранней стадии инфильтраты содержат полиморфно-ядерные лейкоциты, иногда эозинофилы, позднее они состоят из лимфоцитов и плазматических клеток.
Гранулематозное воспаление не возникает. Пролиферация интимы со сторичным тромбозом и окклюзией приводит к инфарктам органов и тканей. Ослабление стенок артерий мышечного типа может сопровождаться формированием аневризм и расслоением артериальных стенок. Репаративный процесс сопровождается нодулярным фиброзом адвентиции.
Наиболее характерно поражение почек, кожи, периферических нервов, суставов, мышц и ЖКТ. Часто вовлекаются печень и сердце. Возможны ишемия и инфаркт почки, но гломерулонефрит не относится к числу признаков УПА. Пурпура (как правило, в результате воспаления мелких сосудов) не является характерной для УПА.
Клинические проявления
Симптоматика УПА сходна с таковой при многих болезнях. Течение может быть острым и пролонгированным, подострым с летальным исходом через несколько месяцев или бессимптомным, хроническим и истощающим. Симптоматика УПА в основном определяется локализацией и тяжестью артериита, а также выраженностью вторичной ишемии. Возможно поражение только одного органа или системы.
Заболевание обычно начинается с лихорадки, утомляемости, потливости по ночам, снижения аппетита и массы тела, общей слабости. Часто развиваются миалгии с очаговым ишемическим миозитом и артралгиями. Отмечается болезненность пораженных мышц, может отмечаться мышечная слабость. Возможен артрит.
Симптоматика значительно варьирует в зависимости от преимущественного поражения того или иного органа или системы:
Периферическая нервная система: у пациентов обычно отмечается асимметричная периферическая нейропатия, например, множественная мононевропатия (множественный мононеврит) с моторными и сенсорными нарушениями малоберцового, срединного или локтевого нервов. При поражении дополнительных нервных стволов может формироваться картина дистальной симметричной полинейропатии.
ЦНС: отмечаются головные боли. В некоторых случаях возникают ишемические или геморрагические инсульты, иногда связанные с артериальной гипертензией.
Почки: при поражении средних и малых почечных артерий могут возникать артериальная гипертензия, олигурия, уремия и неспецифические изменения мочевого осадка с гематурией и протеинурией без клеточных цилиндров. Артериальная гипертензия может быстро прогрессировать. Разрыв аневризмы почечной артерии приводит к формированию периренальной гематомы. В тяжелых случаях возникают множественные инфаркты почек с болями в пояснице и макрогематурией. Ишемия и инфаркты почек могут приводить к почечной недостаточности.
Желудочно-кишечный тракт: васкулит сосудов печени и желчного пузыря сопровождается болями в правом подреберье. Возможна перфорация желчного пузыря с развитием острого живота. Васкулит брыжеечных артерий среднего калибра вызывает боли в животе, тошноту, рвоту (с кровавым поносом или без него), мальабсорбцию, перфорацию кишечника и острый живот. Могут развиваться аневризмы артерий печени или кишечника.
Сердце: у некоторых пациентов развивается поражение коронарных артерий, которое обычно бывает асимптоматическим, но может сопровождаться болями. Сердечная недостаточность может быть обусловлена ишемической или гипертензивной кардиомиопатией.
Кожа: могут возникать сетчатое ливедо, кожные язвы, болезненные эритематозные узлы, буллезные или везикулярные высыпания, некроз и гангрена пальцев кистей или стоп, или сочетанное поражение. Узлы при УПА напоминают узловатую эритему, но узлы при УПА могут изъязвляться, может присутствовать также некротизирующий васкулит, который виден при биопсии и отмечается в стенках артерий среднего калибра, расположенных в глубоких слоях кожи и в подкожной жировой клетчатке.
Гениталии: возможен орхит с тестикулярными болями и болезненностью.
Диагностика
Артериография, если нет пораженной ткани, доступной для биопсии
Диагностирование УПА может быть затруднено из-за неспецифичности результатов анализов. Диагноз следует подозревать у пациентов с различными комбинациями симптомов неясной этиологии, таких как лихорадка, боль в суставах, подкожные узелки, язвы кожи, боли в животе или конечностях, внезапно появившийся симптом “свисающей” кисти или стопы, быстро развивающаяся гипертония. Для уточнения диагноза клинические признаки сопоставляют с данными лабораторного исследования, что позволяет исключить другие заболевания.
Диагноз УПА подтверждается по данным биопсии при выявлении некротизирующего артериита или с помощью артериографии, которая показывает типичные аневризмы артерий среднего калибра. При магнитно-резонансной ангиографии можно обнаружить микроаневризмы, но некоторые изменения не выявляются из-за слишком малого размера. В связи с этим магнитно-резонансная ангиография не относится к числу основных диагностических тестов.
Биопсия клинически непораженной ткани часто бесполезна, так как заболевание имеет очаговый характер; должна быть проведена биопсия ткани, на поражение которой указывают данные клинического исследования. Образцы предположительно пораженной подкожной клетчатки, икроножного нерва и мышцы являются более предпочтительными, чем образцы, взятые из почек или печени; биопсия почек и печени может быть ложноотрицательной из-за ошибки в месте отбора, она иногда приводит к кровотечению из недиагностированых микроаневризм. В отличие от гранулематоза с полиангиитом (ГПА), биопсия вряд ли покажет выраженное паренхиматозное воспаление.
Если клинические признаки минимальны или отсутствуют, электромиография и исследование нервной проводимости помогают определить место для биопсии мышцы или нерва. При наличии кожных изменений показана биопсия кожи, включая глубокие ее слои и подкожную клетчатку. (Биопсия поверхностных слоев кожи дает ошибочные результаты). Хотя микроскопические изменения в яичках встречаются часто, их биопсию не следует выполнять при отсутствии соответствующей симптоматики и наличии других доступных мест для биопсии. Кроме того, мужчины могут отказаться от такой процедуры.
Данные лабораторных тестов неспецифичны. Лейкоцитоз до 20000-40000/ мкл , протеинурия и микрогематурия являются наиболее частыми изменениями. Возможны тромбоцитоз, значительное повышение СОЭ, анемия, обусловленная кровопотерей и почечной недостаточностью, гипоальбуминемия и повышение уровня сывороточных иммуноглобулинов. Содержание АСТ и АЛТ часто слегка повышено. Показаны тесты на гепатит В и С. Поскольку гломерулонефрит не является отличительной чертой PAN, эритроцитарные цилиндры в образцах мочи не определяются.
Другие тесты (например, определение антинейтрофильных цитоплазматических антител [АНЦА], ревматоидного фактора, антител антициклического цитруллинированного пептида [анти-ЦЦП], антинуклеарного фактора [AНФ], уровней комплемента С3 и С4, криоглобулинов, ядерных антигенов и антител к экстрагируемым ядерным антигенам, таким как анти-Smith, анти-Ro/SSA, анти-La/SSB, и анти-RNP), могут указывать на другие диагнозы, такие как РА, СКВ или синдром Шегрена.
Прогноз
Без лечения 5-летняя выживаемость составляет 15%. С лечением 5-летняя выживаемость составляет более 80%, но может быть ниже для больных с гепатитом В. Прогноз лучше, если ремиссии удается достичь в течение 18 мес. после установления диагноза. Рецидивы менее частые, чем при других видах васкулитов.
Следующие признаки ассоциируются с плохим прогнозом:














