Маршевая стопа усталостный перелом вызванный образом жизни
Стрессовый перелом стопы — причины, симптомы и лечение
О маршевом переломе среди людей, далеких от медицины, знают немногие. Большинство людей думает, что для получения переломов ног обязательно упасть или удариться конечностью. Ноги человека, подвергаясь постоянным нагрузкам у определенной категории людей, со временем становятся подвержены различным травмам, возникают стрессовые переломы, при которых в костях ног появляются небольшие трещинки.
Костная ткань довольно быстро восстанавливается, но если небольшие повреждения становятся постоянным спутником человека, то усталостный перелом просто не успевает срастаться полностью. В таком случае пострадавший испытывает постоянные болезненные ощущения, что существенно влияет на качество его жизни. Наиболее часто стресс перелом возникает в стопе нижней конечности. Маршевый перелом плюсневой кости возникает приблизительно в сорока процентах ото всех усталостных переломов стопы. Несколько реже происходит перелом большеберцовой кости, либо малоберцовой кости ноги. Стрессовый перелом ног в районе бедра, а также копчика и других частей тела бывает очень редко, но иногда травматологи сталкиваются и с ним.

Возможные причины
Стрессовые переломы могут возникать у спортсменов, танцоров, грузчиков и других людей, кости которых подвержены чрезмерным нагрузкам. Часто стрессовый перелом возникает у людей, которые только начинают спортивную деятельность, но неправильно рассчитывают нагрузки. Их мышцы и кости еще не подготовлены, как следует, поэтому и происходят различные травмы ног, рук и спины. Но гораздо чаще с такой травмой сталкиваются и профессионалы. К примеру, маршевый перелом стопы может произойти у легкоатлета, который изо дня в день занимается бегом.
Трещина в кости может образоваться не только по причине сильного перенапряжения. Очень подвержены стресс перелому люди, страдающие остеопорозом. При данном заболевании изменяется структура кости человека, она становится тонкой и ломкой, поэтому даже незначительная нагрузка может стать причиной усталостного перелома. Не следует думать, что стрессовый перелом бывает только у молодых людей и стариков. Ему подвержены даже дети с дефицитом кальция и прочими патологиями.
К причинам, провоцирующим возникновение маршевого перелома, относятся:
- Малая подвижность в повседневной жизни с последующей большой нагрузкой;
- Ожирение, либо наоборот, недостаток веса по причине плохого питания или из-за других проблем в организме;
- Такие заболевания, как остеопороз, остеомиелит, туберкулез кости, онкология;
Среди спортсменов усталостный перелом чаще наблюдается у футболистов, прыгунов, бегунов, теннисистов, гимнастов, тяжелоатлетов, фитнесс-тренеров.
Симптоматика
В повседневной жизни стрессовый перелом может никак себя не выдавать, кроме незначительной боли, которую люди часто списывают на простую усталость ног. Болезненные ощущения усиливаются при физических нагрузках и бывают настолько сильными, что пострадавшему приходится принимать обезболивающий препарат. Всё же, много людей слишком поздно обращаются за врачебной помощью, когда боль уже невозможно терпеть, это часто приводит к возникновению различных осложнений.

Следующие симптомы дают предположить наличие стресс перелома:
- Болевой синдром носит волнообразный характер. Она обретает более выраженный характер в период активности человека и стихает в спокойном состоянии.
- Когда возникает микротрещина, ткани конечности сильно отекают.
- Место повреждения болезненно, если человек ощупывает его.
- Иногда возникают небольшие по размеру гематомы.
Стоит еще раз заметить, что данные признаки не могут дать стопроцентную гарантию наличия у человека маршевого перелома, так как они могут присутствовать и при многих других повреждениях, а также заболеваниях. Для постановки точного диагноза пострадавший должен пройти полное обследование.
Диагностические мероприятия
Как правило, маршевые переломы не нуждаются в оказании неотложной помощи и вызове «скорой». Человек с таким повреждением может самостоятельно добраться до травматологического пункта, чтобы обследоваться. По прибытию пострадавшего в больницу доктор проводит опрос, выслушивает жалобы, узнает род деятельности больного, на основании чего можно предположить наличие стрессового перелома. Далее врач проводит пальпацию травмированной области и отправляет пациента на рентген.

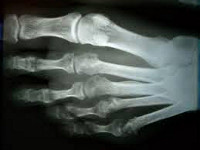
Рентгенологическое исследование помогает точно определить наличие трещины, ее локализацию и размеры. Бывает так, что целостность кости нарушена минимально, но есть большие повреждения сосудов, связок, нервных окончаний. В таком случае человеку проводят магнитно-резонансную или компьютерную томографию.
Лечение
При маршевом переломе лечение проводится консервативным методом. Гипсовая повязка при данной травме не накладывается, так как нет отдельных отломков и их смещения, однако подвижность сломанной конечности следует ограничить. Пациенту назначается постельный режим с исключением физических нагрузок. Для снятия боли можно прикладывать на место травы холод, но если боль очень сильная, то доктор может прописать прием обезболивающих препаратов или блокаду уколами Новокаина.

Консервативное лечение состоит из следующих этапов:
- Постельный режим. Больной должен как можно больше отдыхать и меньше двигаться. Если нужно подняться в туалет, следует воспользоваться тростью, чтобы сильно не опираться на поврежденную конечность. Для снятия отечности ногу следует перетянуть эластичным бинтом, но наблюдать за цветом кожного покрова, чтобы вовремя заметить нарушение кровообращения.
- Ношение ортопедической обуви или индивидуальных стелек. Стельки предпочтительнее, поскольку они делаются индивидуально с учетом всех особенностей ступни человека и помогают равномерному распределению нагрузки на всю ногу. Если же трещина в берцовой кости, то обувь с высоким задником будет надежно фиксировать голеностоп, те самым оберегая его от перенапряжения. Обувь и стельки нужно начинать носить с момента, когда больному уже разрешено вставать.
- Иммобилизация. Если трещина очень большая, то необходимо накладывать гипсовую повязку, ведь кость в любой момент может сломаться полностью. К тому же при большой степени тяжести повреждения очень часто повреждаются связки, что является показанием к наложению гипса.
- Медикаментозная терапия. Больному назначаются анальгетики, препараты, снимающие воспалительный процесс и ускоряющие регенерацию костной ткани. Обязательным является прием кальция, а в зимний период и витамина Д. Летом витамин Д синтезируется в организме под воздействием ультрафиолетовых лучей, потому больному рекомендовано в солнечную погоду достаточно времени проводить на улице, не нагружая, при этом, конечность.
- Физиотерапия. Начиная с третьего дня лечения, пациент должен проходить физиотерапевтические процедуры. Электрофорез, магнитная терапия, парафиновые аппликации ускоряют срастание трещины, активизируют обменные процессы, стимулируют кровообращение в области повреждения.
Реабилитация
Во время реабилитационного периода применяются согревающие мази, которые снимают воспаление, можно добавить к основному лечению компрессы из народной медицины, но только после консультации с доктором. Обязательными во время восстановления является массаж травмированной области и лечебная физкультура. Упражнения помогают восстановить подвижность ноги, однако делать их лучше под наблюдением лечащего доктора.

Профилактические меры
Для того чтобы не столкнуться с маршевым переломом, необходимо постоянно контролировать нагрузку, увеличивая ее постепенно. Если человек занимается различными видами упражнений, то следует их чередовать попеременно, например, бег с ездой на велосипеде, силовые тренировки с плаваньем и т.д. Следует давать мышцам и костям отдых и время на восстановление после упражнений. Во время тренировок необходимо использовать качественную и правильную обувь, а также эластичные бинты.
Маршевая стопа — усталостный перелом, вызванный образом жизни
 Маршевая стопа — это заболевание, связанное с патологическим изменением структуры плюсневых костей, которые вызваны чрезмерной нагрузкой на стопу.
Маршевая стопа — это заболевание, связанное с патологическим изменением структуры плюсневых костей, которые вызваны чрезмерной нагрузкой на стопу.
Это нарушение также ещё принято называть маршевый перелом, перегруженная стопа или болезнь Дейчлендера. Недуг не представляет собой опухолевый или воспалительный процесс.
Это вид патологической перестройки диафизарной костной ткани (центральный отдел трубчатой кости). При специальном исследовании выявляется местное лакунарное рассасывание костной ткани с последующим её замещением новыми костными структурами.
Плюсневые кости — это самая уязвимая часть стопы. При маршевом переломе чаще всего поражается 2 кость, реже — 3 и 4, 5 — очень редко. 1 кость не поражается вообще никогда в виду того, что она имеет более высокую плотность.
Зачастую повреждается всего одна плюсневая кость, но иногда диагностируется одновременное повреждение или с постепенным вовлечением в этот процесс сразу нескольких костей.
Провоцирующие факторы
Основной предрасполагающий фактор к развитию этого заболевания — плоскостопие. Также среди причин выделяют:
- физические нагрузки;
- ношение слишком неудобной обуви;



- слабая физическая подготовка.
В группу риска входят солдаты-новобранцы, которые попадая в новую для них среду, оказываются совершенно неподготовленными к длительным интенсивным тренировкам, люди, чьи профессии связаны со стоянием на ногах, переносом тяжестей, профессиональные спортсмены.
Очень часто бывают случаи, когда человек отправляется в поход без надлежащей подготовки и в условиях долгой ходьбы и ношения тяжёлого груза, становится жертвой этого заболевания.
Клиническая картина и формы заболевания
Выделяют две формы болезни Дейчлендера:
- острая — возникает через 2-4 дня после воздействия нагрузки (более редкая форма);
- первично-хроническая — развивается медленно по нарастающей.
Больные испытывают сильные боли в центральной части стопы, которые иногда бывают просто невыносимы. При этом нарушается походка, человек начинает хромать и старается не наступать на больную ногу.
Вследствие осмотра обнаруживается плотная припухлость и отёк в области поражения (на внешней стороне ступни). Чувствительность кожи на этом участке повышается. Редко встречается покраснение кожи.
Интересен тот факт, что при болезни Дейчлендера не возникает характерных симптомов, таких как, высокая температура или изменение биохимичекой картины крови.
Средний срок развития заболевания составляет несколько месяцев, но оно может пройти значительно быстрей. Боли присутствуют на протяжении всего течения болезни.
Постановка диагноза



Прежде всего, для постановки диагноза используется рентгенограмма и первичный осмотр.
Т. к. маршевая стопа представляет собой закрытый перлом, рентгена может быть недостаточно по причине того, что на снимке будут отсутствовать характерные линии перелома (особенно в начале заболевания).
Если снимок не дал никакого результата, специалист использует метод пальпации. Диагноз будет очевиден, если есть отек, а также если во время прощупывания стопы больной почувствует сильную резкую боль.
Иногда для диагностики повреждения плюсневых костей используют магнитно-резонансную диагностику, в особенности этот метод будет актуален при недавнем повреждении.
Также выделяют несколько этапов патологических изменений плюсневых костей, которые учитываются при постановке диагноза:
- Выявляются первичные признаки трансформации структуры диафиза и надкостницы, которая его окружает. В поперечном сечении или немного вкось будет видно однородное просветление с диаметром в несколько миллиметров. Вокруг диафиза в области просветления формируется наружная костная мозоль.
- Увеличение наружных наслоений, приобретение костной структуры с явными признаками слоистости. Плотные наслоения на рентгене просматриваются плохо.
- Просветление на рентгене не просматривается из-за чрезмерного наружного наслоения. Диафиз подвергается утолщению и деформируется. Боли становятся менее интенсивными.
- Наружные наслоения постепенно рассасываются, структура отдела трубчатой кости восстанавливается, на рентгенологическом снимке будет прослеживаться утолщение с чёткими ровными краями.
Подход к терапии
При усталостном маршевом переломе применяется консервативное лечение. Цель терапии — купирование острых болевых симптомов и устранение основного механизма, который спровоцировал заболевание. Хирургическое вмешательство в данном случае не применяется никогда.


Прежде всего, больному накладывают на стопу гипсовую лангету и назначают постельный режим, который должен составлять не менее недели. Человека необходимо освободить от длительного стояния и ходьбы, потому что повреждённой ноге необходим полный покой. После того, как боль станет менее интенсивной, можно будет применять следующие методы:
- массаж;
- тепловые ванны;
- парафиновые или озокеритовые аппликации;
- мази и гели согревающего действия (например, Фастум-гель);
- иногда назначаются препараты нестероидной группы для снятия отёчности и устранения боли: Аспирин, Ибупрофен, Вольтарен;
- ванны для ног с использованием морской соли или с травяным сбором;
- лечебная физкультура для расслабления мышц голени, при этом упражнения не должны предполагать вовлечения стоп.
Также в обязательном порядке в реабилитационном периоде больному назначают ношение ортопедических стелек и супинаторов.
Во что это все может вылиться?
Консервативные терапевтические методы всегда дают прекрасные результаты при лечении маршевой стопы, но ни в коем случае нельзя пускать течение болезни на самотёк. Отсутствие должного лечения и реабилитации может привести к изменению анатомических особенностей ступни и нарушению её функций.
Какие осложнения могут возникать при данном заболевании:


- ослабление мышечно-связочного комплекса стопы;
- уплощение сводов и утрата амортизирующей способности;
- плоскостопие;
- деформирующий артроз стопы;
- хронические боли ноющего характера, которые дают о себе знать при ходьбе;
- невринома — результат нагрузки на мягкие ткани.
Патологические изменения в костях стопы и одновременное ослабление её амортизирующей функции способствуют тому, что увеличивается нагрузка на остальные суставы ног, таз и поясничный отдел позвоночника. Повышается вероятность возникновения таких заболеваний, как артрит, артроз, остеохондроз, спондилез.
Кроме этого возрастает риск частой травматизации голеностопных и коленных суставов, а также развития межпозвоночной грыжи.
Профилактические мероприятия
После лечения во избежание рецидивов больному необходимо будет придерживаться следующих правил:
- в ближайшее время отказаться от долгих прогулок на слишком большие расстояния;
- избегать длительного стояния на ногах;
- исключить те виды спорта, при которых будет оказываться сильное воздействие на нижние конечности (например, бег);
- носить только удобную обувь, плоскую платформу нужно исключить, будет актуальна обувь с небольшим возвышением и внутренней мягкой подушкой в области подъёма стопы;
- в конце дня делать расслабляющие ванночки для ног;
- систематически проходить курс специального массажа.



Всегда стоит помнить о том, что отправляться в серьёзный туристический поход, который предполагает большие нагрузки без предварительной подготовки, нельзя. Также людям, перенёсшим такую травму, рекомендуется сменить род деятельности, которая связана со стоянием на ногах, ношением тяжести или постоянным передвижением на дальние расстояния.
Маршевой перелом — это не повод забыть о спорте и вообще, об активном образе жизни, главное правило состоит в том, что любая физическая нагрузка должна быть умеренной.
Маршевая стопа — усталостный перелом, вызванный образом жизни



Это нарушение также ещё принято называть маршевый перелом, перегруженная стопа или болезнь Дейчлендера. Недуг не представляет собой опухолевый или воспалительный процесс.
Это вид патологической перестройки диафизарной костной ткани (центральный отдел трубчатой кости). При специальном исследовании выявляется местное лакунарное рассасывание костной ткани с последующим её замещением новыми костными структурами.
Плюсневые кости — это самая уязвимая часть стопы. При маршевом переломе чаще всего поражается 2 кость, реже — 3 и 4, 5 — очень редко. 1 кость не поражается вообще никогда в виду того, что она имеет более высокую плотность.
Зачастую повреждается всего одна плюсневая кость, но иногда диагностируется одновременное повреждение или с постепенным вовлечением в этот процесс сразу нескольких костей.
Провоцирующие факторы
Основной предрасполагающий фактор к развитию этого заболевания — плоскостопие. Также среди причин выделяют:
- физические нагрузки;
- ношение слишком неудобной обуви;



- слабая физическая подготовка.
В группу риска входят солдаты-новобранцы, которые попадая в новую для них среду, оказываются совершенно неподготовленными к длительным интенсивным тренировкам, люди, чьи профессии связаны со стоянием на ногах, переносом тяжестей, профессиональные спортсмены.
Очень часто бывают случаи, когда человек отправляется в поход без надлежащей подготовки и в условиях долгой ходьбы и ношения тяжёлого груза, становится жертвой этого заболевания.
Клиническая картина и формы заболевания
Выделяют две формы болезни Дейчлендера:
- острая — возникает через 2-4 дня после воздействия нагрузки (более редкая форма);
- первично-хроническая — развивается медленно по нарастающей.
Больные испытывают сильные боли в центральной части стопы, которые иногда бывают просто невыносимы. При этом нарушается походка, человек начинает хромать и старается не наступать на больную ногу.
Вследствие осмотра обнаруживается плотная припухлость и отёк в области поражения (на внешней стороне ступни). Чувствительность кожи на этом участке повышается. Редко встречается покраснение кожи.
Интересен тот факт, что при болезни Дейчлендера не возникает характерных симптомов, таких как, высокая температура или изменение биохимичекой картины крови.
Средний срок развития заболевания составляет несколько месяцев, но оно может пройти значительно быстрей. Боли присутствуют на протяжении всего течения болезни.
Постановка диагноза



Прежде всего, для постановки диагноза используется рентгенограмма и первичный осмотр.
Т. к. маршевая стопа представляет собой закрытый перлом, рентгена может быть недостаточно по причине того, что на снимке будут отсутствовать характерные линии перелома (особенно в начале заболевания).
Если снимок не дал никакого результата, специалист использует метод пальпации. Диагноз будет очевиден, если есть отек, а также если во время прощупывания стопы больной почувствует сильную резкую боль.
Иногда для диагностики повреждения плюсневых костей используют магнитно-резонансную диагностику, в особенности этот метод будет актуален при недавнем повреждении.
Также выделяют несколько этапов патологических изменений плюсневых костей, которые учитываются при постановке диагноза:
- Выявляются первичные признаки трансформации структуры диафиза и надкостницы, которая его окружает. В поперечном сечении или немного вкось будет видно однородное просветление с диаметром в несколько миллиметров. Вокруг диафиза в области просветления формируется наружная костная мозоль.
- Увеличение наружных наслоений, приобретение костной структуры с явными признаками слоистости. Плотные наслоения на рентгене просматриваются плохо.
- Просветление на рентгене не просматривается из-за чрезмерного наружного наслоения. Диафиз подвергается утолщению и деформируется. Боли становятся менее интенсивными.
- Наружные наслоения постепенно рассасываются, структура отдела трубчатой кости восстанавливается, на рентгенологическом снимке будет прослеживаться утолщение с чёткими ровными краями.
Подход к терапии
При усталостном маршевом переломе применяется консервативное лечение. Цель терапии — купирование острых болевых симптомов и устранение основного механизма, который спровоцировал заболевание. Хирургическое вмешательство в данном случае не применяется никогда.


Прежде всего, больному накладывают на стопу гипсовую лангету и назначают постельный режим, который должен составлять не менее недели. Человека необходимо освободить от длительного стояния и ходьбы, потому что повреждённой ноге необходим полный покой. После того, как боль станет менее интенсивной, можно будет применять следующие методы:
- массаж;
- тепловые ванны;
- парафиновые или озокеритовые аппликации;
- мази и гели согревающего действия (например, Фастум-гель);
- иногда назначаются препараты нестероидной группы для снятия отёчности и устранения боли: Аспирин, Ибупрофен, Вольтарен;
- ванны для ног с использованием морской соли или с травяным сбором;
- лечебная физкультура для расслабления мышц голени, при этом упражнения не должны предполагать вовлечения стоп.
Также в обязательном порядке в реабилитационном периоде больному назначают ношение ортопедических стелек и супинаторов.
Во что это все может вылиться?
Консервативные терапевтические методы всегда дают прекрасные результаты при лечении маршевой стопы, но ни в коем случае нельзя пускать течение болезни на самотёк. Отсутствие должного лечения и реабилитации может привести к изменению анатомических особенностей ступни и нарушению её функций.
Какие осложнения могут возникать при данном заболевании:


- ослабление мышечно-связочного комплекса стопы;
- уплощение сводов и утрата амортизирующей способности;
- плоскостопие;
- деформирующий артроз стопы;
- хронические боли ноющего характера, которые дают о себе знать при ходьбе;
- невринома — результат нагрузки на мягкие ткани.
Патологические изменения в костях стопы и одновременное ослабление её амортизирующей функции способствуют тому, что увеличивается нагрузка на остальные суставы ног, таз и поясничный отдел позвоночника. Повышается вероятность возникновения таких заболеваний, как артрит, артроз, остеохондроз, спондилез.
Кроме этого возрастает риск частой травматизации голеностопных и коленных суставов, а также развития межпозвоночной грыжи.
Профилактические мероприятия
После лечения во избежание рецидивов больному необходимо будет придерживаться следующих правил:
- в ближайшее время отказаться от долгих прогулок на слишком большие расстояния;
- избегать длительного стояния на ногах;
- исключить те виды спорта, при которых будет оказываться сильное воздействие на нижние конечности (например, бег);
- носить только удобную обувь, плоскую платформу нужно исключить, будет актуальна обувь с небольшим возвышением и внутренней мягкой подушкой в области подъёма стопы;
- в конце дня делать расслабляющие ванночки для ног;
- систематически проходить курс специального массажа.



Всегда стоит помнить о том, что отправляться в серьёзный туристический поход, который предполагает большие нагрузки без предварительной подготовки, нельзя. Также людям, перенёсшим такую травму, рекомендуется сменить род деятельности, которая связана со стоянием на ногах, ношением тяжести или постоянным передвижением на дальние расстояния.
Маршевой перелом — это не повод забыть о спорте и вообще, об активном образе жизни, главное правило состоит в том, что любая физическая нагрузка должна быть умеренной.
Маршевая стопа ( Болезнь Дойчлендера , Болезнь новобразцев , Маршевый перелом , Стрессовый перелом , Усталостный перелом )
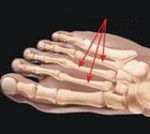

Маршевая стопа – это патологическое изменение структуры плюсневых костей, возникающее вследствие чрезмерных нагрузок. Развивается у солдат, особенно – в начале службы, а также после усиленной строевой подготовки, маршей и кроссов. Может возникать у людей, чья профессия требует постоянного стояния на ногах, переноски тяжестей или продолжительной ходьбы. Предрасполагающими факторами являются плоскостопие и ношение неудобной тесной обуви. Проявляется болями в области стопы, иногда – резкими, нестерпимыми. Боли усиливаются при нагрузке и сопровождаются локальным отеком стопы. Диагноз подтверждается рентгенографически. Лечение консервативное, прогноз благоприятный.
МКБ-10


Общие сведения
Маршевая стопа (болезнь новобранцев, маршевый перелом, болезнь Дойчлендера) – заболевание, обусловленное патологической перестройкой плюсневых костей вследствие чрезмерной нагрузки. Может протекать остро или хронически, но чаще имеет первично-хроническое течение. Лечится консервативно, осуществляется специалистами в сфере травматологии и ортопедии, заканчивается полным выздоровлением.



Причины
Маршевая стопа наблюдается у солдат, спортсменов и людей, профессия которых связана с длительной ходьбой, стоянием или ношением тяжестей. Вероятность развития увеличивается при использовании неудобной обуви и плоскостопии. Согласно исследованиям, проводившимся в разных странах, к развитию маршевой стопы после интенсивной нагрузки более склонны люди с низким уровнем привычной физической активности. Полагают, что это обусловлено меньшей прочностью костей. Не случайно еще одной категорией таких больных сегодня все чаще становятся туристки – офисные работницы, которые в период отпуска активно «бегают» по туристическим достопримечательностям в неудобной обуви.
Патогенез
При болезни Дейчлендера изменения возникают в средней (диафизарной) части плюсневых костей. Патологическая перестройка костной ткани в данном случае обусловлена изменившимися механическими и статико-динамическими факторами. В процесс чаще всего вовлекается II плюсневая кость, реже – III, еще реже – IV и V. Подобное распределение обусловлено особенностями нагрузки на стопу при стоянии и ходьбе, поскольку в таких случаях больше «нагружаются» внутренние и средние отделы стопы. I плюсневая кость не поражается никогда. Вероятно, это связано с ее более высокой плотностью и прочностью.
Обычно страдает одна кость, хотя возможно как одновременное, так и последовательное поражение нескольких костей на одной или на обеих стопах. Установлено, что маршевая стопа является особым видом трансформации костной ткани, не связанной с опухолью или воспалением.
При этом взгляды специалистов на характер повреждений до сих пор разделяются. Одни полагают, что перестройка кости сопровождается неполным переломом или так называемым «микропереломом». Другие считают, что термин «маршевый перелом» следует считать устаревшим и не соответствующим действительности, поскольку имеет место лишь локальное рассасывание костной ткани, которая в последующем замещается нормальной костью без формирования костной мозоли.
Симптомы маршевой стопы
Выделяют две клинические формы заболевания: острую и первично-хроническую. Первая наблюдается реже, развивается на 2-4 сутки после значительного перенапряжения (например, длительного марш-броска). Вторая возникает исподволь, постепенно. Симптомы при ней выражены менее ярко. Острая травма при маршевой стопе в анамнезе отсутствует. Пациенты с данным диагнозом предъявляют жалобы на интенсивные, порой нестерпимые боли в средней части стопы.
Появляется хромота, походка становится неуверенной, больные стараются щадить поврежденную конечность. При осмотре определяется локальный отек над средним отделом плюсневой кости и более плотная припухлость в области поражения. Кожная чувствительность в этой области повышается. Гиперемия (покраснение кожи) отмечается достаточно редко и никогда не бывает выраженной. У пациентов также никогда не наблюдаются общие симптомы: нет ни повышения температуры тела, ни изменения биохимической или морфологической картины крови. Боли могут сохраняться в течение нескольких недель и даже месяцев. Средний срок заболевания – 3-4 месяца. Болезнь заканчивается полным выздоровлением.
Диагностика
Диагноз выставляется на основании опроса, осмотра и данных рентгенографии. Решающее значение при этом имеет картина, полученная в ходе рентгенологического исследования. При болезни Дейчлендера в области диафиза пораженной плюсневой кости (иногда – ближе к головке, иногда – к основанию, в зависимости от локализации наиболее функционально перегруженного участка) выявляется изменение структурного рисунка. Определяется косая или поперечная полоса просветления (зона просветления Лоозера) – область перестройки кости. Выглядит так, как будто плюсневая кость разделена да два фрагмента. Однако, в отличие от рентгенологической картины при переломе, смещения в данном случае не наблюдается.
В последующем вокруг пораженного отдела кости возникают периостальные разрастания. Вначале они тонкие и нежные, затем – плотные, похожие на веретенообразную костную мозоль. Позже зона просветления исчезает, наступает склерозирование. С течением времени периостальные наслоения рассасываются. При этом кость навсегда остается утолщенной и уплотненной. Определяющими признаками являются отсутствие острой травмы, типичная локализация повреждения, а также наличие зоны перестройки при отсутствии смещения фрагментов и сохранении правильной формы кости. Следует учитывать, что в течение первых нескольких дней или недель рентгенологические признаки заболевания могут отсутствовать. Поэтому при характерных симптомах иногда требуется выполнить несколько рентгенограмм с определенным временным интервалом.
Лечение маршевой стопы
Терапией занимаются травматологи. Лечение строго консервативное, оперативные вмешательства противопоказаны. При острой форме пациенту накладывают гипсовую лонгету и назначают постельный режим сроком на 7-10 дней. После стихания острых проявлений болезни, а также при первично-хронической форме заболевания назначают массаж и тепловые (парафиновые аппликации, ванны) и другие физиотерапевтические процедуры. В последующем больным рекомендуют использовать вкладные стельки и избегать длительной ходьбы.
Прогноз и профилактика
Прогноз благоприятный, при устранении нагрузок и адекватной консервативной терапии все симптомы исчезают в течение 3-4 месяцев. Профилактика заключается в подборе удобной обуви, выборе разумных физических нагрузок и тщательном медицинском наблюдении за солдатами-новобранцами.
Маршевый перелом: что это такое, механизм развития, диагностика и лечение пациента
Маршевый перелом представляет собой стрессовый перелом костей предплюсны. Эта патология возникает в результате чрезмерной и продолжительной ходьбы. Заболевание часто возникает у солдат и военных служащих после марш-броска. Патология также характерна для атлетов, которые подвергают себя чрезмерным физическим нагрузкам.
Что такое маршевый перелом
Маршевый перелом плюсневой кости нередко возникает из-за неудобной обуви, перенапряжении во время физических упражнений. Главная причина патологии – возникновение одной или нескольких трещин в утолщенной части плюсневой кости.
Стрессовый перелом часто формируется в костях голени, большеберцовой кости. В разных условиях происходит несоответствие напряжения мышц нижних конечностей к нагрузкам. Заболевание часто проявляется при повторном выполнении упражнений.
Механизм развития маршевой стопы
Маршевый перелом стопы еще называют болезнью Дейчлендера. Патологические изменения возникают в средней части плюсневой кости. Костная ткань начинает перестраиваться в результате механических и статико-динамических факторов.
[wpmfc_cab_si]В большинстве случаев трещины возникают только на одной кости. Существует вероятность одновременного или последовательного поражения нескольких костей. При маршевой стопе происходит патологическая трансформация костной ткани. Этот процесс не связан с воспалительным процессом или опухолью.[/wpmfc_cab_si]
Кто входит в группу риска
Маршевые переломы стопы или ноги возникают у людей разных профессий. На возникновение этой болезни влияют разные факторы. В группу риска попадают:
- Молодые призывники. Человек попадает в особые условия, при которых может потребоваться ношение неудобно обуви. Новобранцам приходится сталкиваться с чрезмерными физическими нагрузками. Эти факторы способствуют тому, что на тонких костях возникают единичные или многочисленные трещины.
- Профессиональные туристы и любители активного отдыха. В таком случае человек сталкивается с усталостным маршевым переломом. Ему приходится длительное время ходить по пересеченной местности горного типа. На ноги приходится вся нагрузка – масса тела, рюкзак и дополнительное снаряжение.
- Спортсмены. Когда человек готовится к соревнованиям, он нагружает себя изнурительными тренировками. В результате существует высокий риск получения травмы.
- Люди, которым большую часть времени приходится проводить на ногах. Это могут быть парикмахеры, продавцы, грузчики, работники медицины, курьеры.




Патология возникает в результате функциональной перегрузки стопы. Она не связана с воспалительным процессом или онкологическими новообразованиями.
Симптомы и стадии
Многие люди хотят узнать, какие особенности ощущения и признаки маршевого перелома. При возникновении трещин возникает сильный болевой синдром. Существует несколько стадий развития патологии.
Острая
Маршевый перелом кости острой формы проявляется острой болью. Возникает сильное перенапряжение и легкая припухлость. Ощущение болезненности носит постоянный характер, и начинает постепенно утихать спустя 2-3 дня после получения травмы.
Подострая
При маршевом переломе кости подострой формы болезненность регулярно нарастает и утихает. Человек ощущает периоды облегчения и сильной боли.
Хроническая
Болезненность начинает нарастать постепенно. Спустя время человек не может самостоятельно ходить, потому что возникает острая боль. Нога сильно опухает, поэтому ношение обуви становится затруднительным.
В области поражения возникает плотная припухлость. Кожа становится более чувствительной. Изменение оттенка кожных покровов возникает редко.
Первая помощь
При получении маршевого перелома кости, необходимо положить ногу на твердую поверхность и обеспечить полный покой больному. Важно осмотреть поврежденное место на наличие других повреждений и травм. Можно вызвать скорую помощь и пройти обследование в клинических условиях.
- освобождение ноги от обуви;
- можно принять обезболивающий препарат для облегчения состояния;
- рекомендуется поднять сломанную конечность и подложить валик (можно улучшить отток крови от поврежденного места).




Чтобы облегчить состояние и предотвратить возникновение отека, можно наложить охлаждающие средства. В аптеках продают специальные пакеты со льдом. Для предотвращения обморожения его нужно обмотать полотенцем.
Лечение
В большинстве случаев маршевый перелом не требует оказания первой помощи, а также радикальных мер. Лечение основано на применении консервативных методик. Ниже приведены методы терапии и рекомендации для быстрого выздоровления:
- Важно исключить негативное воздействие неблагоприятных факторов, которые привели к возникновению маршевой болезни. Нужно обеспечить ноге полный покой, исключить физические нагрузки, которые связаны с длительным давлением на стопу.
- Наложение гипсовой лонгеты. Благодаря этому можно значительно разгрузить давление на плюсневую кость, оградить себя от лишнего движения в конечности.
- Ношение специальной обуви и ортопедической стельки. Они помогают перераспределить нагрузку, чтобы кость восстанавливалась быстрее.
- Физиотерапевтические процедуры. После консультации и диагностики врач может назначить пациенту прохождение курса магнитотерапии, электрофореза, озокерита. Это эффективные процедуры, которые способствуют быстрой регенерации конечностей и уменьшению болевых ощущений.
- Дополнительно назначаются мази и гели, которые обладают местным противовоспалительным и обезболивающим эффектом.
- Прием препаратов для восполнения кальция в организме. Это важный элемент, который является строительным материалом для организма. Кальций помогает быстрому восстановлению костей.




Если лечение начато несвоевременно, происходит медленная перестройка костной структуры. При подозрении на перелом, необходимо обратиться к врачу и сделать рентгенограмму. Чтобы точно определить поврежденный участок, можно сделать томографию.
Последствия
Если пациент не хочет лечиться и не соблюдает все рекомендации от лечащего врача, он может столкнуться со следующими неприятными последствиями:
- сильная деформация стопы;
- развитие артроза;
- если кость срастается неправильно, при длительных нагрузках проявляется болезненность;
- движение в стопе становится ограниченным.
Если пациенту назначено правильное лечение, прогноз на полное восстановление и выздоровление благоприятный. После терапии человек сможет вернуться к привычному образу жизни.
Меры профилактики
Чтобы предотвратить возникновение серьезных травм в плюсневой кости, необходимо соблюдать меры предосторожности. Можно выделить следующие рекомендации:
- нельзя самостоятельно диагностировать перелом или возникновение трещины (в таком случае важно заниматься на помощь к врачу);
- ношение удобной обуви, которая точно соответствует размеру;
- исключение длительных пеших прогулок;
- регулярное посещение врача для прохождения профилактического осмотра, чтобы своевременно определить проблему;
- соблюдение всех рекомендаций и правил от ортопеда.
Врач обязательно учитывает состояние организма и костной ткани. Маршевый перелом не является смертельно опасным для человека, потому что в процессе жизни человек сталкивается с разным поражением скелета и костей конечностей.














